Gesprekken laatste levensfase
Deze indicator meet het percentage patiënten en naasten* dat gesprekken voert met een zorgverlener over de laatste levensfase.
* = onder patiënten en naasten vallen ook 70-plussers
Belang Indicator.Voor optimale zorg is het van belang dat de patiënt en diens naasten goed geïnformeerd zijn over de aard van de ziekte of kwetsbaarheid en de prognose. Dit stelt de patiënt in staat de gevolgen van het ziek-zijn te overzien1. Voor veel patiënten in de palliatieve fase en hun naasten is het bovendien belangrijk dat zorgverleners niet alleen oog hebben voor medische zaken, maar ook voor hen als persoon en het proces dat ze doormaken2.
Hoe gemeten. Via een peiling onder patiënten, naasten en 70-plussers om inzicht te krijgen in wat zij weten van palliatieve zorg en wat hun ervaringen zijn met het voeren van gesprekken over palliatieve zorg of de laatste levensfase3. De cijfers hebben betrekking op 2023.
|
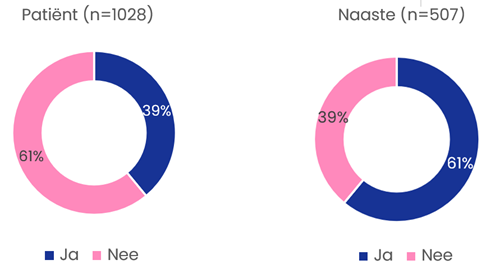
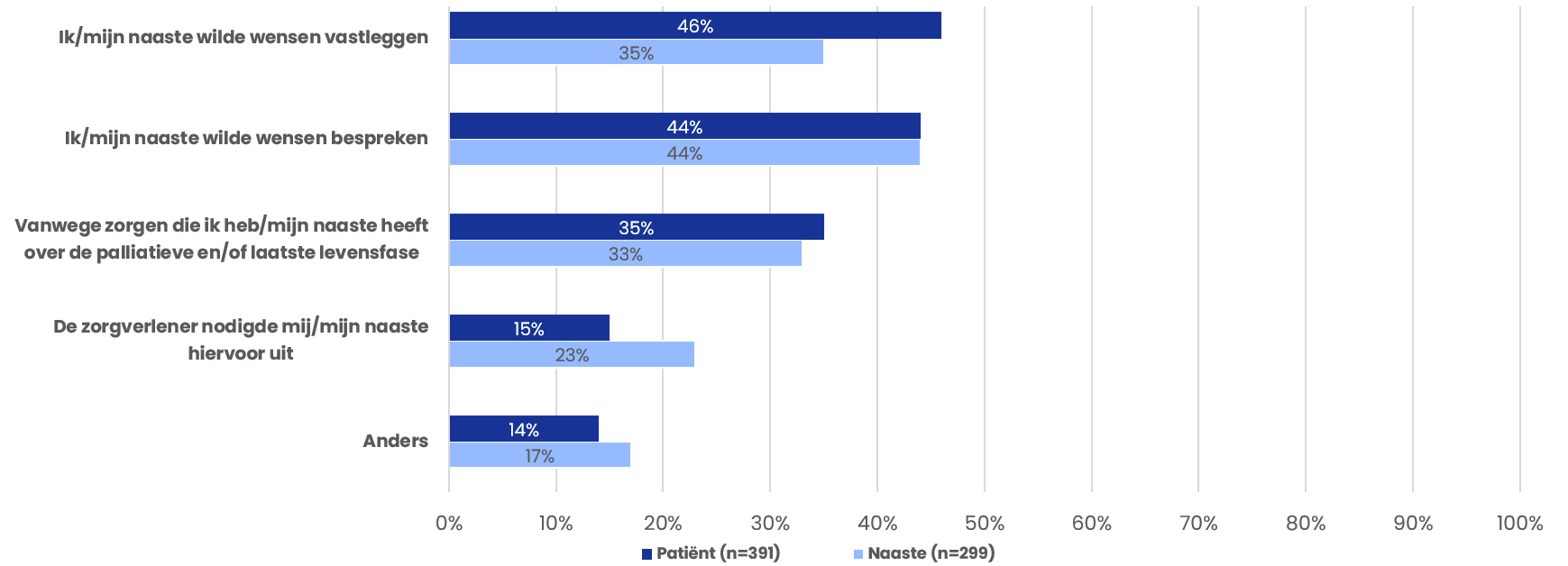
In 2023 gaf 39% van de patiënten aan gesprekken met een zorgverlener te hebben gevoerd over de laatste levensfase. 61% van de naasten gaf aan gesprekken met een zorgverlener te hebben gevoerd. Het antwoord op deze vraag in de peiling van 2021 is niet terug te splitsen naar patiënten en naasten, daarom zijn deze resultaten van 2021 niet weergegeven. De belangrijkste redenen voor het voeren van een gesprek met een zorgverlener waren het willen vastleggen van wensen (46% van de patiënten en 35% van de naasten) en het willen bespreken van wensen (44% van de patiënten en naasten). Meer dan 80% van de patiënten voert deze gesprekken met de huisarts.
|
Cijfers
Gesprekken gevoerd over de laatste levensfase met zorgverlener
Redenen voor gesprek met zorgverlener
Context
|
|
Uit onderzoek is gebleken dat gesprekken met patiënten en naasten als effectieve communicatie wordt ervaren wanneer het de volgende basiselementen bevat: duidelijke en begrijpelijke taal, informatie op maat en empathie2. Het gesprek dient te verlopen met respect voor de gewenste mate van openheid en eerlijkheid in de informatievoorziening, hun gewenste manier van besluitvorming en het delen ervan1. Daarnaast vinden patiënten en naasten het belangrijk dat zorgverleners steeds afstemmen op het proces dat de patiënt en naaste(n) doormaken2. Patiënten en naasten waarderen het als gesprekken geïnitieerd worden door hun huisarts of behandelend arts blijkt uit een onderzoek onder kankerpatiënten4. Bevorderende factoren voor een gesprek zijn een goede patiënt-dokter relatie, meer dan één gesprek voeren over de laatste levensfase en vroegtijdig het gesprek over de toekomst aangaan. Verder is de samenwerking tussen eerste- en tweedelijn belangrijk voor een duidelijke diagnose en een uniforme manier van communiceren naar de patiënt5. |
Aan de slag!
|
|
Tijdig praten over de laatste levensfase (onderdeel van proactieve zorgplanning) is één van de doelstellingen van het Nationaal Programma Palliatieve Zorg II (NPPZII)6. Proactieve zorgplanning is een continu en dynamisch proces van gesprekken over levensdoelen en keuzes en welke zorg daar nu en in de toekomst bij past. De zorgverlener kan hier al vroeg in het ziektetraject mee starten1. Op Proactieve zorgplanning en Praten over de laatste levensfase (overpalliatievezorg.nl) staat meer informatie over proactieve zorgplanning en praten over de laatste levensfase, en handvatten en hulpmiddelen om ermee aan de slag te gaan. Zorgverleners kunnen mensen ook verwijzen naar ‘Praat op tijd over je levenseinde’. Hier staan praktische tips en aandachtspunten die mensen kunnen helpen om het gesprek aan te gaan over de laatste levensfase met hun naasten én met de dokter.
|
1. IKNL/Palliactief. (2017). Kwaliteitskader palliatieve zorg Nederland. Palliaweb.
2. Engel, M., Kars, M. C., Teunissen, S. C. C. M., & van der Heide, A. (2023). Effective communication in palliative care from the perspectives of patients and relatives: A systematic review. Palliative & Supportive Care, 21(5), 890-913.
3. Patiëntenpeiling, Stichting PZNL en Patiëntenfederatie (2023)
4. Federatie van Kankerpatiëntenorganisaties (NFK). (2018). Generieke rapportage van de peiling: ‘Als je niet meer beter wordt, wat heb je dan nodig?’. Geraadpleegd op 23 juli 2024, van 181008-Generieke-rapportage-DJE-palliatief_FINAL.pdf (doneerjeervaring.nl)
5. Lauer, S. (2022). Er zijn in de palliatieve zorg. Wat heeft de patiënt met ongeneeslijke ziekte echt nodig vanaf diagnose tot overlijden? Hogeschool Utrecht. Geraadpleegd van https://www.dokterdrenthe.nl/assets/uploads/Documenten/2022_Er-zijn-in-de-palliatieve-zorg_onderzoeksrapport_Saskia-Lauer.pdf
6. https://nppz.org/strategische-themas/proactieve-zorgplanning/




