Bijlagen
- Vastgesteld: 12-03-2026
- Regiehouder: Stichting PZNL
Autorisatiedatum en geldigheid
Deze richtlijn is goedgekeurd op 7 november 2025. De eigenaars van de richtlijn moeten kunnen aantonen dat de richtlijn zorgvuldig en met de vereiste deskundigheid tot stand is gekomen.
Bij voorkeur beoordelen de eigenaars jaarlijks (de modules van de) richtlijn op actualiteit. Zo nodig wordt de richtlijn tussentijds op onderdelen bijgesteld.
De geldigheidstermijn van de richtlijn is maximaal 5 jaar na vaststelling. Indien de inhoud dan nog actueel wordt bevonden, wordt de geldigheidsduur verlengd. De geldigheid van de (modules van de) richtlijn komt eerder te vervallen indien nieuwe ontwikkelingen aanleiding zijn tot (modulaire) herziening.
Stichting PZNL draagt gedurende de hele geldigheidsduur zorg voor het beheer en de ontsluiting van deze richtlijn.
Initiatief en betrokken verenigingen
Initiatief
Agendacommissie richtlijnen palliatieve zorg (KNMG/PZNL)
Stichting PZNL (Palliatieve zorg Nederland)
Regiehouder
PZNL is als regiehouder van deze richtlijn de eerstverantwoordelijke voor de actualiteit van (de modules van) deze richtlijn en daarmee de eerstverantwoordelijke om bij te houden of de richtlijn geüpdatet moet worden.
Eigenaarschap
Het eigenaarschap van deze richtlijn ligt bij de beroeps- en wetenschappelijke verenigingen die de herziening hebben uitgevoerd en de richtlijn hebben geautoriseerd.
Commentaarfase
De conceptrichtlijn is ter beoordeling voorgelegd aan de betrokken (wetenschappelijke) verenigingen en andere relevante partijen. De ontvangen commentaren zijn verzameld en besproken binnen de werkgroep. Op basis van deze feedback is de concepttekst aangepast en door de werkgroep definitief vastgesteld. De onderstaande verenigingen en organisaties hebben hun commentaar geleverd op de conceptrichtlijn:
- Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie (KNMP)
- Patiëntenfederatie Nederland
- Nederlandse Vereniging voor Anesthesiologie (NVA)
- Wetenschappelijke beroepsvereniging voor chirurgen (NVvH)
- Nederlandse Vereniging voor Cardiologie (NVVC)
- Nederlandse Vereniging van Artsen voor Longziekten en Tuberculose (NVALT)
- Nederlandse Internisten Vereniging (NIV)
- Nederlands Huisartsen Genootschap (NHG)
- Vereniging van Specialisten Ouderengeneeskunde (Verenso)
- Nederlandse Vereniging van Maag-Darm-Leverartsen (NVMDL)
- Nederlandse Vereniging voor Klinische Geriatrie (NVKG)
- Nederlandse Vereniging van Diëtisten (NVD)
- Vereniging voor Verpleegkundigen en Verzorgenden Nederland (V&VN)
- Nederlandse Vereniging voor professionele palliatieve zorg (Palliactief)
Autoriserende/instemmende en/of bij de richtlijnwerkgroep betrokken verenigingen
De definitieve richtlijn is ter autorisatie aangeboden aan de volgende betrokken (wetenschappelijke) verenigingen, die deze hebben geautoriseerd:
- Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie (KNMP)
- Beroepsvereniging voor Physician Assistants (NAPA)
- Patiëntenfederatie Nederland
- Nederlandse Vereniging voor Heelkunde (NVvH)
- Nederlandse Internisten Vereniging (NIV)
- Nederlands Huisartsen Genootschap (NHG)
- Vereniging van Specialisten Ouderengeneeskunde (Verenso)
- Nederlandse Vereniging van Maag-Darm-Leverartsen (NVMDL)
- Nederlandse Vereniging voor Klinische Geriatrie (NVKG)
- Nederlandse Vereniging van Diëtisten (NVD)
- Vereniging voor Verpleegkundigen en Verzorgenden Nederland (V&VN)
- Nederlandse Vereniging voor professionele palliatieve zorg (Palliactief)
Procesbegeleiding en verantwoording
Stichting PZNL (Stichting Palliatieve Zorg Nederland) is door het ministerie van Volksgezondheid, Welzijn en Sport (VWS) aangewezen regie te nemen in de samenwerking rondom palliatieve zorg. Éen van de primaire taken van stichting PZNL is het faciliteren van procesbegeleiding voor de ontwikkeling en herziening van richtlijnen in de palliatieve zorg. Omdat richtlijnontwikkeling een continu proces is, ondersteunt stichting PZNL ook de onderhoud- en beheerfase.
Financiering en juridische betekenis
Deze richtlijn is gefinancierd door ZonMW. De inhoud van de richtlijn(module) is niet beïnvloed door de financierende instantie.
Een richtlijn is een kwaliteitsstandaard. Een kwaliteitsstandaard beschrijft wat goede zorg is, ongeacht de financieringsbron (Zorgverzekeringswet (Zvw), Wet langdurige zorg (Wlz), Wet maatschappelijke ondersteuning (Wmo), aanvullende verzekering of eigen betaling door de cliënt/patiënt). Opname van een kwaliteitsstandaard in het Register van Zorginstituut Nederland betekent dus niet noodzakelijkerwijs dat de in de kwaliteitsstandaard beschreven zorg verzekerde zorg is.
De richtlijn bevat aanbevelingen van algemene aard. Het is mogelijk dat deze aanbevelingen in een individueel geval niet van toepassing zijn. Er kunnen zich feiten of omstandigheden voordoen waardoor het wenselijk is dat in het belang van de patiënt van de richtlijn wordt afgeweken. Wanneer wordt afgeweken, dient dit beargumenteerd gedocumenteerd te worden in het dossier van de patiënt. De toepassing van de richtlijnen in de praktijk is de verantwoordelijkheid van elke zorgverlener, zowel BIG-geregistreerd als niet BIG-geregistreerd.
Alle werkgroepleden zijn afgevaardigd namens wetenschappelijke en beroepsverenigingen en hebben daarmee het mandaat voor hun inbreng. Bij de samenstelling van de werkgroep is geprobeerd rekening te houden met landelijke spreiding, inbreng van betrokkenen uit zowel academische als algemene ziekenhuizen/instellingen en vertegenwoordiging van de verschillende verenigingen/disciplines.
Het patiëntenperspectief is vertegenwoordigd door de Patiëntenfederatie Nederland in de klankbordgroep.
Bij de uitvoer van het literatuuronderzoek is een literatuuronderzoeker betrokken.
Werkgroepleden
- De heer dr. F.Y.F.L. (Filip) de Vos, internist-oncoloog, NIV, kaderarts palliatieve zorg
- De heer drs. J. (Joost) Besseling, internist, NIV
- Mevrouw MSc. M. (Monique) Blezer, verpleegkundig specialist palliatieve zorg, V&VN-VSOPZ
- Mevrouw MSc. A.H. (Herma) ten Have, diëtist, NVD
- De heer drs. R.W.M. (Ruud) Schrauwen, MDL-arts, NVMDL
- Mevrouw drs. B.J.P. (Bellina) Vis-Janssens, specialist ouderengeneeskunde, Verenso
- Mevrouw M. (Mariël) Vos-Nelen, wijkverpleegkundige, V&VN-PZ
- De heer dr. R.J. (René) Wolters, huisarts, NHG
- Mevrouw drs. N.K. (Nena) Wolzak, klinisch geriater, NVKG
Klankbordleden
- Mevrouw drs. S. (Sue) Kroon-Chadli, openbaar apotheker, KNMP
- Mevrouw prof.dr. G.H. (Gabrielle) van Ramshorst, chirurg, NVVH
- Mevrouw A.K. (Anne-Kari) Swarte, physician assistant, NAPA
- Mevrouw M. (Mary) de Weerd, adviseur patiëntenbelang, Patiëntenfederatie Nederland
Ondersteuning
- Mevrouw F.E.A.H. (Francis) Essers, secretaresse, IKNL
- Mevrouw drs. L. (Lejla) Kočo, procesbegeleider, adviseur palliatieve zorg, Stichting PZNL
- Mevrouw drs. I.D. (Inge) van Trigt, procesbegeleider, senior-adviseur palliatieve zorg, Stichting PZNL
- Dhr. dr. J. (Joan) Vlayen, literatuuronderzoeker, ME-TA
Om de beïnvloeding van de richtlijnontwikkeling of formulering van de aanbevelingen door conflicterende belangen te minimaliseren zijn de leden van de werkgroep gemandateerd door de wetenschappelijke en beroepsverenigingen. Alle leden van de richtlijnwerkgroep en klankbordgroep hebben verklaard onafhankelijk gehandeld te hebben bij het opstellen van de richtlijn. Een onafhankelijkheidsverklaring ‘Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling' zoals vastgesteld door onder meer de KNAW, KNMG, Gezondheidsraad, CBO, NHG en Orde van Medisch Specialisten is door de werkgroepleden bij aanvang en bij afronding van het traject ingevuld. De bevindingen zijn schriftelijk vastgelegd in de belangenverklaring en opvraagbaar via richtlijnen@pznl.nl.
Inbreng patiëntperspectief
Het patiëntperspectief is vertegenwoordigd door een afvaardiging van Patiëntenfederatie Nederland in de klankbordgroep. De input van patiëntvertegenwoordigers is nodig voor de ontwikkeling van kwalitatief goede richtlijnen. Goede zorg voldoet immers aan de wensen en eisen van zowel zorgverlener als patiënt.
Door middel van onderstaande werkwijze is informatie verkregen en zijn de belangen van de patiënt meegenomen:
- Patiëntenfederatie Nederland is geconsulteerd in de externe commentaarronde.
- Patiëntenfederatie Nederland heeft ingestemd met de inhoud van de richtlijn.
- Informatie voor patiënten wordt opgesteld en gepubliceerd op de daarvoor relevante sites.
Opbouw modules
Elke module is opgebouwd volgens een vast stramien: uitgangsvraag, aanbevelingen, literatuurbespreking, conclusies, overwegingen en referenties. De antwoorden op de uitgangsvragen (dat zijn de aanbevelingen in deze richtlijn) zijn voor zover mogelijk gebaseerd op gepubliceerd wetenschappelijk onderzoek. Enkele uitgangsvragen zijn zonder systematisch literatuuronderzoek uitgewerkt en hebben daarom geen literatuurbespreking en geen conclusies.
Knelpuntenanalyse
Een overzicht met mogelijke knelpunten zijn met een enquête voorgelegd aan zorgprofessionals via relevante beroeps- en wetenschappelijke verenigingen en oproepen via Linked In door zowel Stichting PZNL als Longalliantie Nederland. Hierbij werd de respondenten gevraagd de knelpunten de prioriteren. Tevens was er de mogelijkheid om andere knelpunten aan te dragen. De enquête is volledig ingevuld door 169 respondenten. De uitkomsten van de knelpunteninventarisatie ziet u via onderstaande hyperlink: Factsheet knelpunteninventarisatie Misselijkheid en Braken in de palliatieve fase. De resultaten zijn door de werkgroep besproken en omgezet in uitgangsvragen.
Ontwikkeling module(s)
Uitgangsvragen zonder systematisch literatuuronderzoek
Bij zes modules is geen systematisch literatuuronderzoek verricht. De teksten en aanbevelingen zijn uitsluitend gebaseerd op overwegingen die zijn opgesteld door de werkgroepleden op basis van kennis en ervaringen uit de praktijk en waar mogelijk onderbouwd door (niet systematisch) literatuuronderzoek. Deze artikelen zijn niet methodologisch beoordeeld.
De GRADE-methodiek
De modules over ondersteunde zorg, niet-medicamenteuze behandeling en medicamenteuze behandeling zijn uitgewerkt volgens de evidence-based methodiek GRADE.
Zoeken en selecteren
Bij deze modules is de uitgangsvraag omgezet naar één of meerdere onderzoeksvragen op basis van specifieke zoektermen. Daarnaast zijn door de werkgroep uitkomstmaten aangegeven die voor de patiënt belangrijk zijn. Deze uitkomstmaten zijn gewaardeerd op basis van belang bij de besluitvorming en hierdoor onderverdeeld in cruciale, belangrijke en niet-belangrijke uitkomstmaten.
Aan de hand van deze zoektermen is gezocht in diverse elektronische databases naar wetenschappelijke literatuur. De zoekstrategieën per onderzoeksvraag vindt u in de bijlage ‘zoekverantwoording’.
Op basis van vooraf opgestelde in- en exclusiecriteria werd de gevonden literatuur geselecteerd, eerst op basis van de titel en samenvatting en vervolgens op basis van het gehele artikel. Per module zijn de aantallen gevonden artikelen en de aantallen geëxcludeerde studies te vinden in bijlage ‘zoekverantwoording’. Redenen voor exclusie zijn opgenomen in de exclusietabellen in de bijlage ‘zoekverantwoording’.
Naast de selectie op relevantie werd tevens geselecteerd op bewijskracht. Hiervoor werd gebruik gemaakt van de volgende hiërarchische indeling van studiedesigns gebaseerd op bewijskracht:
- systematische reviews
- gerandomiseerde gecontroleerde studies (RCT's).
- niet gerandomiseerde gecontroleerde studies (CCT's).
Waar deze niet voorhanden waren, werd verder gezocht naar vergelijkend cohortonderzoek.
Kwaliteit van individuele studies
Individuele studies werden beoordeeld door middel van de Cochrane Risk of Bias tool (gerandomiseerde studies).
Kwaliteit van het bewijs
Vervolgens werd de kwaliteit van het bewijs beoordeeld volgens de GRADE-methodiek. De kwaliteit van bewijs wordt weergegeven in vier categorieën: hoog, matig, laag en zeer laag. Zoals te zien is in tabel 1, starten RCT's hoog en observationele studies laag. Vijf factoren verlagen de kwaliteit van de bewijskracht en drie factoren kunnen de kwaliteit van de evidentie verhogen (zie tabel 1). Op deze manier werd de bewijskracht per uitkomstmaat gegradeerd.
| Kwaliteit van bewijs | Onderzoeksopzet | Verlagen als | Verhogen als |
| Hoog | Gerandomiseerde studie |
Beperkingen in de onderzoeksopzet Inconsistenties Indirectheid Imprecisie Publicatiebias |
Sterke associatie
Aanwezigheid van plausibele residuele confounding |
| Matig | |||
| Zeer laag | Observationele studie | ||
Algehele kwaliteit van bewijs
Omdat het beoordelen van de kwaliteit van bewijs in de GRADE-methodiek per uitkomstmaat geschiedt, is er behoefte aan het bepalen van de algehele kwaliteit van bewijs. Voor het literatuuronderzoek werd door de richtlijnwerkgroep bepaald welke uitkomstmaten cruciaal, belangrijk en niet belangrijk zijn. Het niveau van de algehele kwaliteit van bewijs wordt in principe bepaald door de cruciale uitkomstmaat met de laagste kwaliteit van bewijs.
Als echter de kwaliteit van het bewijs verschilt tussen de verschillende cruciale uitkomstmaten zijn er twee opties:
De uitkomstmaten wijzen in verschillende richtingen (zowel gewenst als ongewenste
effecten) of de balans tussen gewenste en ongewenste effecten is onduidelijk, dan bepaalt
de laagste kwaliteit van bewijs van de cruciale uitkomstmaten de algehele kwaliteit van
bewijs;
De uitkomstmaten wijzen in dezelfde richting (richting gewenst of richting ongewenst
effecten), dan bepaalt de hoogste kwaliteit van bewijs van de cruciale uitkomstmaat dat op
zichzelf voldoende is om de interventie aan te bevelen van de algehele kwaliteit van bewijs.
Op basis hiervan werden de conclusies geformuleerd (zie tabel 2, overgenomen uit Tool GRADE voor interventies (zorginzicht.nl) [Dutch GRADE network, 2022]).
Tabel 2. Gestandaardiseerde formuleringen van resultaten en interpretatie
| Grootte van het effect | Suggesties voor het verwoorden van een conclusie (per uitkomstmaat) (vervang X door specifieke interventie, vervang ‘verminderen/toenemen’ door richting van effect, vervang ‘sterfte’ door specifieke uitkomst, voeg zo nodig ‘in vergelijking met Y’ toe) |
| Kwaliteit van bewijs: hoog 8 | |
| Groot effect | X resulteert in een grote vermindering / toename van [de sterfte] |
| Redelijk effect | X vermindert / verhoogt [de sterfte] X resulteert in een vermindering / toename van [de sterfte] |
| Klein effect (belangrijk) | X vermindert / verhoogt [de sterfte] enigszins X resulteert in enige vermindering / toename van [de sterfte] |
| Klein effect (triviaal, klein maar niet belangrijk effect of geen effect) | X resulteert niet of nauwelijks in een verschil [in sterfte] X vermindert / verhoogt [de sterfte] niet |
| Kwaliteit van bewijs: redelijk 9 | |
| Groot effect | X resulteert waarschijnlijk/mogelijk in een grote vermindering / toename van [de sterfte] |
| Redelijk effect | X vermindert / verhoogt waarschijnlijk/mogelijk [de sterfte] X resulteert waarschijnlijk in een vermindering / toename van [de sterfte] |
| Klein effect (belangrijk) | X vermindert / verhoogt [de sterfte] waarschijnlijk/mogelijk enigszins X resulteert waarschijnlijk in enige vermindering / toename van [de sterfte] |
| Klein effect (triviaal, klein maar niet belangrijk effect of geen effect) | X resulteert waarschijnlijk/mogelijk niet of nauwelijks in een verschil [in sterfte] X vermindert / verhoogt [de sterfte] waarschijnlijk niet |
| Kwaliteit van bewijs: laag 10 | |
| Groot effect | X lijkt te resulteren in een grote vermindering / toename van [de sterfte] |
| Redelijk effect | X lijkt [de sterfte] te verminderen / verhogen X lijkt te resulteren in een vermindering / toename van [de sterfte] |
| Klein effect (belangrijk) Klein effect (belangrijk) | X lijkt [de sterfte] enigszins te verminderen / verhogen X lijkt te resulteren in enige vermindering / toename van [de sterfte] |
| Klein effect (triviaal, klein maar niet belangrijk effect of geen effect) | X lijkt niet of nauwelijks te resulteren in een verschil [in sterfte] X lijkt niet te resulteren in een vermindering / toename van [de sterfte] |
| Kwaliteit van bewijs: zeer laag 11 | |
| Ieder effect | De evidence is zeer onzeker over het effect van X op [de sterfte] X lijkt [de sterfte] te verminderen / verhogen / niet of nauwelijks effect te hebben op [de sterfte] maar de evidence is zeer onzeker. |
Bron: Santesso, Glenton et al. 2020 (GRADE guidelines 26). Vertaling: Dutch GRADE Network
8 Hoge kwaliteit bewijs: het werkelijke effect ligt dicht bij het geschatte effect
9 Redelijke kwaliteit van bewijs: het werkelijke effect ligt waarschijnlijk dicht bij het geschatte effect, maar kan daar substantieel van verschillen
10 Lage kwaliteit van bewijs: het werkelijke effect kan substantieel verschillen van het geschatte effect
11 Zeer lage kwaliteit van bewijs: het werkelijke effect verschilt zeer waarschijnlijk substantieel van het geschatte effect
Grote en redelijke effecten zijn sowieso belangrijk. Kleine effecten kunnen belangrijk of onbelangrijk zijn. Bij het beslissen over de vraag of het een belangrijk of onbelangrijk effect betreft is een leidraad wat de drempelwaarde is waarboven of waaronder de beslissing (aanbeveling) zou veranderen.
Voor het uitvoeren van de literatuurstudie wordt door de werkgroep vastgesteld welke uitkomstmaten voor patiënten relevant zijn, met aandacht voor tevoren vastgestelde grenzen voor klinische relevantie [AQUA 2021], de zogenaamde minimum clinically important difference (MCID)). Voor elke uitkomstmaat kan een MCID worden vastgesteld. Als het om één specifieke vragenlijst gaat dan kan de MCID worden vastgesteld door de werkgroep, maar voor veel vragenlijsten is deze op basis van onderzoek al vastgesteld. Als er voor een meta-analyse meerdere vragenlijsten (met als uitkomst een SMD (Gestandaardiseerd gemiddeld verschil tussen twee groepen)) zijn gebruikt of er is gebruik gemaakt van dichotome maten (met als uitkomst een RR (Relatief Risico)) dan wordt er in de meeste gevallen gebruik gemaakt van een vuistregel. Hierbij wordt een SMD van 0,2 (of -0,2) als grens voor MCID gezien [Cohen 1988] en bij een RR is dit 0,75 (of 1,25) [Guyatt 2011]. Met andere woorden als een SMD tussen de -0,2 en 0,2 of de RR tussen 0,75 en 1,25 valt is er geen klinisch relevant verschil tussen de vergeleken interventies. Een SMD vanaf (-)0,2 wordt een klein effect genoemd, vanaf (-)0,5 een redelijk effect en vanaf (-)0,8 een groot effect.
Formuleren van overwegingen
Naast het bewijs uit de literatuur (conclusies) zijn er andere overwegingen die meespelen bij het formuleren van de aanbeveling. Deze aspecten worden besproken onder het kopje ‘Overwegingen' in de module. Hierin worden de conclusies (op basis van de literatuur) geplaatst in de context van de dagelijkse praktijk en vindt een afweging plaats van de voor- en nadelen van de verschillende beleidsopties. De uiteindelijk geformuleerde aanbeveling is het resultaat van de conclusie(s) in combinatie met deze overwegingen (Figuur 1).
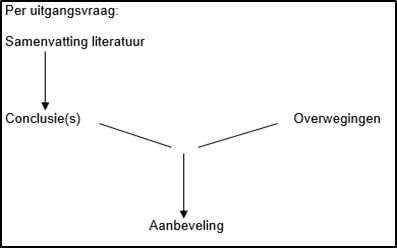
Bij het schrijven van de overwegingen zijn onderstaande zaken in acht genomen:
Balans van gewenste en ongewenste effecten
Beschreven wordt in hoeverre de voordelen opwegen tegen de nadelen. Ook de perspectieven van de patiënt en de professional worden belicht, als die verschillend zijn.
Kwaliteit van het bewijs
Het kwaliteit van het bewijs weerspiegelt hoe zeker we ervan zijn dat het geschatte effect een bepaalde aanbeveling voldoende kan ondersteunen [Dutch Grade Network 2022]. Hoe hoger de algehele kwaliteit van het bewijs, des te waarschijnlijker wordt het formuleren van een sterke (positieve of negatieve) aanbeveling.
Waarden en voorkeuren van de patiënt
Beschreven wordt in hoeverre het bewijs aansluit bij de waarde en behoefte van de patiënt. Wat vindt de patiënt het belangrijkste? Of waar loopt de patiënt tegenaan? Is er voldoende bewijskracht voor de voor patiënten relevante uitkomsten? Wat zijn de consequenties voor patiënten (bijv. opnameduur, kosten die zij zelf maken)
Beschikbare middelen (kosten)
Beschreven worden de kosten van de interventie en eventueel of deze worden vergoed door de zorgverzekeraar.
Aanvaardbaarheid
Beschreven wordt in hoeverre de inventie aanvaardbaar is. Denk hierbij aan ethische en juridische overwegingen, maar ook in hoeverre het haalbaar is. Denk daarbij aan voldoende tijd, kennis en mankracht, impact op de organisatie van zorg of bijvoorbeeld beschikbaarheid van medicatie en kosten.
Haalbaarheid
Beschreven wordt de haalbaarheid van de interventie.
Rationale voor de aanbeveling
Optioneel eindigt de overweging met een heel korte samenvatting waarom de aanbeveling voor of tegen de interventie adviseert.
Formuleren van aanbevelingen
Aanbevelingen in richtlijnen geven een antwoord op de uitgangsvraag. De GRADE-methodiek kent twee soorten aanbevelingen: sterke aanbevelingen of conditionele (zwakke) aanbevelingen. De sterkte van de aanbevelingen reflecteert de mate van vertrouwen waarin - voor de groep patiënten waarvoor de aanbevelingen zijn bedoeld - de gewenste effecten opwegen tegen de ongewenste effecten. Zie voor de formulering van sterke en zwakke aanbevelingen Tabel 3.
Tabel 3. Formulering van aanbevelingen
| Gradering van aanbeveling | Betekenis | Voorkeursformulering |
| Sterke aanbeveling voor | De voordelen zijn groter dan de nadelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie kiezen. |
Gebiedende wijs (Geef de patiënt …, Adviseer …) |
| Zwakke aanbeveling voor | De voordelen zijn groter dan de nadelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie kiezen. |
Overweeg [interventie], bespreek de voor- en nadelen. |
| Neutraal | … | … |
| Zwakke aanbeveling tegen | De nadelen zijn groter dan de voordelen voor een meerderheid van de patiënten, maar niet voor iedereen. De meerderheid van geïnformeerde patiënten zal waarschijnlijk deze optie niet kiezen. |
Wees terughoudend met [interventie], bespreek de voor- en nadelen. |
| Sterke aanbeveling tegen | De nadelen zijn groter dan de voordelen voor bijna alle patiënten. Alle of nagenoeg alle geïnformeerde patiënten zullen waarschijnlijk deze optie niet kiezen. |
Gebiedende wijs (Geef niet …, ontraden) |
Referenties
Dutch GRADE Network. Toepassen GRADE voor interventies: tool. 2022. [Internet]. Beschikbaar op: Tool GRADE voor interventies (zorginzicht.nl). [Geopend op 14-09-2022].
Cohen J. Statistical Power Analysis for the Behavioral Sciences. 2nd ed. Hillsdale, NJ: Lawrence Erlbaum Associates, Publishers; 1988.
Guyatt GH, Oxman AD, Kunz R, Brozek J, Alonso-Coello P, Rind D, Devereaux PJ, Montori VM, Freyschuss B, Vist G, Jaeschke R, Williams JW Jr, Murad MH, Sinclair D, Falck-Ytter Y, Meerpohl J, Whittington C, Thorlund K, Andrews J, Schünemann HJ. GRADE guidelines 6. Rating the quality of evidence--imprecision. J Clin Epidemiol. 2011 Dec;64(12):1283-93. doi: 10.1016/j.jclinepi.2011.01.012. Epub 2011 Aug 11. Erratum in: J Clin Epidemiol. 2021 Sep;137:265.
Zorginstituut Nederland. AQUA-Leidraad. 2021. [Internet]. Beschikbaar op: Aqua-Leidraad (zorginzicht.nl). [Geopend op 8-7-2022Zoekverantwoording
Van een kennislacune wordt gesproken als na de zoekopdracht op basis van de uitgangsvragen vastgesteld wordt dat een gebrek aan kennis het maken van de afweging van gewenste en ongewenste effecten belemmert. De volgende vormen van kennislacunes kunnen worden onderscheiden [IQ healthcare 2013]:
- Er is geen gepubliceerd onderzoek gevonden dat aansluit op de geformuleerde uitgangsvraag (mits er optimaal gezocht is);
- Het gevonden onderzoek (één of meerdere studies) was van onvoldoende kwaliteit, vanwege
- Lage bewijskracht van het gebruikte onderzoekdesign (bijvoorbeeld observationeel of niet-vergelijkend onderzoek bij therapeutische interventies);
- De schatting van de effectmaat of -maten is niet precies (breed betrouwbaarheidsinterval), bijvoorbeeld doordat het onderzoek te klein in omvang was;
- De onderzoeksresultaten zijn inconsistent, waardoor geen goede conclusie kan worden getrokken over het effect en de effectgrootte;
- Het bewijs is indirect, door het gebruik van een andere patiëntenpopulatie dan waar de richtlijn op van toepassing is, andere uitkomst of andere determinanten of door uitsluitend indirecte vergelijkingen;
- Er is een grote kans op rapportage- of publicatiebias (bijvoorbeeld door een sterke mate van belangenverstrengeling).
De geformuleerde kennislacunes zullen door stichting PALZON worden beoordeeld op basis van onder andere:
– al lopend onderzoek op het gebied;
– hoe goed de lacune te onderzoeken is.
Deze informatie is op te vragen bij PZNL (richtlijnen@pznl.nl).
Kennislacunes in de richtlijn Misselijkheid en braken in de palliatieve fase
De richtlijnwerkgroep heeft tijdens het proces van richtlijnontwikkeling kennislacunes verzameld voor de richtlijn Misselijkheid en braken in de palliatieve fase.
Ondersteunende zorg bij symptomatisch behandelen van misselijkheid en braken in de palliatieve fase
- Er zijn behalve over mindful ademen geen studies gevonden over psychologische interventies bij behandelen van misselijkheid en braken in de palliatieve fase.
- Er zijn geen studies gevonden over mondverzorging bij patiënten met misselijkheid en braken in de palliatieve fase.
- Er is slechts laag bewijs voor acupunctuur, acupressuur en mindful ademen bij patiënten met misselijkheid en braken in de palliatieve fase.
Niet-medicamenteuze behandeling bij misselijkheid en braken in de palliatieve fase
- Er is slechts zeer laag bewijs voor een voedings- en oefenprogramma lijkt behandelprogramma op nausea en braken.
- Over overige vocht- en voedingsinterventies bij de symptomatische behandeling van misselijkheid en braken in de palliatieve fase zijn geen studies gevonden.
- Er is tegenstrijdig bewijs over het effect van gember bij patiënten met misselijkheid en braken in de palliatieve fase.
Medicamenteuze behandeling bij misselijkheid en braken in de palliatieve fase
- Geen enkele studie rapporteerde het effect van eerstelijns domperidon, levomepromazine, serotonine-antagonisten, erythromycine, cyclizine of gember bij de symptomatische behandeling van misselijkheid en braken in de palliatieve fase.
- Er is slechts laag bewijs over het effect van controlled-release metocloperamide, haloperidol, methylprednisolone en cannabis bij patiënten met misselijkheid en braken in de palliatieve fase.
- Er is slechts laag bewijs over het effect van dexamethasone bij patiënten met misselijkheid en braken die met anti-emeticum worden behandeld in de palliatieve fase.
- Er is tegenstrijdig bewijs over het effect van cannabis bij patiënten met misselijkheid en braken die met anti-emeticum worden behandeld in de palliatieve fase.
- In de knelpuntanalyse kwam de wens naar voren om specifieke behandeling gericht op de oorzaak te formuleren. Er werd slechts één studie van zeer lage kwaliteit gevonden. Het is onduidelijk of een empirische behandeling of een behandeling gericht op een specifieke oorzaak de voorkeur heeft.
Referenties
IQ healthcare. Tool kennislacunes in richtlijnen. Beschikbaar op: https://www.zorginzicht.nl/ontwikkeltools/ontwikkelen/kennislacunes-in-richtlijnen. [Bezocht op 20 april 2021].
Het communicatie- en implementatieplan bij deze richtlijn is een belangrijk hulpmiddel om effectief de aanbevelingen uit deze richtlijn te implementeren voor de verschillende disciplines. Als onderdeel van elke richtlijn stelt stichting PZNL samen met de richtlijnwerkgroep een communicatie en implementatieplan op.
Doelgroepen
De belangrijkste doelgroepen voor de richtlijn Misselijkheid en braken zijn:
- Zorgverleners, zoals internisten, verpleegkundigen, verpleegkundig specialisten, huisartsen, specialisten ouderengeneeskunde, MDL-artsen en klinisch geriaters.
- Patiënten en naasten.
Doel en communicatiedoelen
Hoofddoel
Het toegankelijk maken van actuele en betrouwbare kennis en informatie over de richtlijn Misselijkheid en braken voor patiënten, naasten en zorgverleners.
Communicatiedoelen
De doelgroepen weten:
- dat er een herziene richtlijn misselijkheid en braken is en waar ze die kunnen vinden;
- de belangrijkste wijzigingen (zie hieronder);
- wanneer en hoe de richtlijn wordt toegepast;
- wat de richtlijn inhoudt.
De doelgroep Patiënten en naasten weet:
- wat misselijkheid en braken is;
- hoe je het herkent;
- wat eraan gedaan kan worden;
- wat de patiënt/naaste zelf kan doen.
Gehanteerde definities van Misselijkheid en braken
In deze richtlijn worden de volgende definities gehanteerd:
Misselijkheid is een subjectieve gewaarwording die moeilijk valt te definiëren. Het is een onaangenaam gevoel in de buik, vaak gepaard gaande met zich ziek voelen, geen zin hebben in eten en (aandrang tot) braken.
Braken is het snel en krachtig uitstoten van de maaginhoud via de mond.
Knelpunten van zorgverleners
De belangrijkste knelpunten die uit de knelpuntenanalyse naar voren zijn gekomen, waren:
- De keuze voor medicatie bij de behandeling van misselijkheid en braken en de keuze voor de toedieningsweg.
- Het bespreken van dilemma’s rondom eten en drinken met patiënten en dierbaren en hun naasten in de palliatieve fase.
- Misselijkheid en braken als gevolg van chemotherapie.
Belangrijkste wijzigingen
De richtlijn is op een aantal punten vernieuwd ten opzichte van de oude richtlijn:
- Proactieve zorgplanning, communicatie en voorlichting hebben een nadrukkelijkere rol gekregen.
- Er is een module toegevoegd over preventie, waaronder preventie van misselijkheid en braken bij tumorgerichte therapie.
- Er zijn aanpassingen in de keuze voor medicatie wanneer het middel van eerste keuze niet werkt.
- Er is meer nadruk op oorzakelijke behandeling, de jejunostomie bij gastro-obstructie is toegevoegd.
Kernboodschappen
Zorgverleners
De richtlijn Misselijkheid en braken is herzien. Deze is tot stand gekomen op basis van input van zorgprofessionals (knelpuntenenquête), gebaseerd op de meest recente wetenschappelijke inzichten uit onderzoek en ontwikkeld conform de wetenschappelijk methodologie. Hierdoor sluit de richtlijn aan op en biedt het een antwoord op knelpunten in de praktijk.
Misselijkheid en braken zijn vervelende symptomen. Het meeste onderzoek over deze symptomen richtlijn zich op het voorkomen en behandelen met medicatie. Deze hebben daarom de sterkste aanbevelingen. De richtlijn heeft ook aanbevelingen over voeding en ondersteunende zorg. Denk bij patiënten in de palliatieve fase na over de oorzaak, behandel deze.
Kernboodschap patiënten en naasten
Algemene kernboodschap voor alle richtlijnen
Het is belangrijk om tijdig na te denken over wat voor jou als patiënt belangrijk is en wat kwaliteit van leven maakt. Praat hierover met je zorgverlener. Deze kan je voorzien van goede informatie over de verschillende keuzemogelijkheden, consequenties, onzekerheden en verantwoordelijkheden. Je zorgverlener werkt volgens bepaalde richtlijnen om de best mogelijke zorg te leveren. De richtlijn Misselijkheid en Braken is daar één van.
Middelen
Onderstaand schema kan uiteraard door voortschrijdend inzicht aangevuld of aangepast worden. De volgende middelen worden bij publicatie opgeleverd.
| Wat | Medium | Doelgroep | Doel |
| Publicatie van richtlijn | Pallialine | Zorgverleners | Faciliteren |
| Samenvattingskaartje | Webshop PZNL | Zorgverleners | Faciliteren |
| PalliArts (Samenvatting) | Artsen | Faciliteren | |
| PalliArts (Formularium) | Artsen en apothekers | Faciliteren | |
| Mailing | Stakeholders en organisaties die met richtlijn te maken hebben | Informeren | |
| Nieuwsbericht met kernboodschap | Palliaweb, social media, nieuwsbrieven | Zorgverleners | Informeren |
| Themapagina met tools, handvaten en info | Palliaweb | Zorgverleners | Gidsen en faciliteren |
| Patiëntinformatie | Overpalliatievezorg.nl | Patiënten en naasten | Informeren |
| Patiënteninformatie Thuisarts | Thuisarts.nl | Patiënten en naasten | Faciliteren |
| Beslisboom | Pallialine |
Verpleegkundigen, (huis)artsen, consulenten palliatieve zorg |
Faciliteren |
Status
Dit communicatie- en implementatieplan is bijgewerkt tot 7 november 2025. Dit communicatie- en implementatieplan zal tot de publicatie en daarna nog worden aangevuld en kunnen wijzigen.
Afkortingen
| AMSTAR | A MeaSurement Tool to Assess systematic Reviews | |
| AQUA | Advies- en expertgroep Kwaliteitsstandaarden | |
| ASCO | American Society of Clinical Oncology | |
| AUC-ROC | Area Under the Receiver Operating Characteristic Curve | |
| BIG(-registratie) | Beroepen in de Individuele Gezondheidszorg | |
| CaReQoL | Care Related Quality of Life | |
| CCT | Controlled Clinical Trial [niet gerandomiseerde gecontroleerde studie] | |
| CI | Confidence Interval | |
| COPD | Chronic Obstructive Pulmonary Disease | |
| ECOG(-performance) | Eastern Cooperative Oncology Group | |
| FTK | Farmacotherapeutisch Kompas | |
| GRADE |
Grading of Recommendations Assessment, Development and Evaluation |
|
| IKNL | Integraal Kankercentrum Nederland | |
| IM | IntraMusculair | |
| IV | IntraVeneus | |
| KNMG | Koninklijke Nederlandsche Maatschappij tot bevordering der Geneeskunst |
|
| MD | Mean Difference | |
| MDO | Multidisciplinair overleg | |
| NHG | Nederlands Huisartsen Genootschap | |
| NICE(-richtlijn) | National Institute for Health and Care Excellence | |
| NIV | Nederlandse internisten vereniging | |
| NVA | Nederlandse Vereniging voor Anesthesiologie | |
| NVKG | Nederlandse Vereniging voor Klinische Geriatrie | |
| OR | Odds Ratio | |
| PALZON | Stichting onderzoek Palliatieve Zorg Nederland | |
| PaTz | Palliatieve Zorg Thuis | |
| PICO | Patient Intervention Comparison Outcome | |
| PFN | Patiëntenfederatie Nederland | |
| PZ | Palliatieve Zorg | |
| PZNL | Palliatieve Zorg Nederland | |
| QoL | Quality of Life | |
| RCT | Randomized Controlled Trial [gerandomiseerde gecontroleerde studie] | |
| SC | SubCutaan | |
| SR | Systematische Reviews | |
| SSRI | Selectieve Serotonine heropnameremmers | |
| TCA | Tricyclische Antidepressiva | |
| USD | Utrecht Symptoom Dagboek | |
| USD-4D | Utrecht Symptoom Dagboek - 4 Dimensioneel | |
| V&VN | Verpleegkundigen & Verzorgenden Nederland | |
| VAS | Visual Analog Scales | |
| VGVZ | Vereniging van Geestelijk VerZorgers | |
| VPTZ | Vrijwillige Palliatieve Terminale Zorg | |
| XR | Vertraagde afgifte | |
| ZonMW | Nederlandse organisatie voor gezondheidsonderzoek en zorginnovatie | |
| Zvw | Zorgverzekeringswet |
Begrippen
95% Betrouwbaarheidsinterval (95%-BI)
Een betrouwbaarheidsinterval biedt dezelfde informatie als een p-waarde, maar geeft daarnaast ook (een indruk van) het interval waarbinnen de werkelijke waarde met 95% waarschijnlijkheid ligt.
AGREE (Appraisal of Guidelines for Research and Evaluation)
Een instrument waarmee het proces van praktijkrichtlijnontwikkeling en de kwaliteit van de rapportage geëvalueerd kan worden.
AMSTAR (A MeaSurement Tool to Assess systematic Reviews)
Een instrument om het risico op vertekening, bias, in een systematische review te onderzoeken en beoordelen.
Body of evidence
Het totaal aan wetenschappelijk bewijsmateriaal dat voorhanden is om een uitgangsvraag per uitkomstmaat te beantwoorden.
Consultatieteam palliatieve zorg
Een consultatieteam palliatieve zorg bestaat uit artsen, verpleegkundigen en andere professionals die in palliatieve zorg gespecialiseerd zijn. Ze zijn middels erkende opleidingen in palliatieve zorg gekwalificeerd en hebben specifieke kennis over en vaardigheden in complexe palliatieve zorg. De teamleden zijn werkzaam in een vakgebied waar palliatieve zorg frequent deel uitmaakt van de dagelijkse praktijk, of zelfs de belangrijkste focus is. Er zijn vele tientallen teams, met ieder een eigen (lokaal/regionaal) werkgebied.
Cohortonderzoek
Een observationele onderzoeksmethode waarin de onderzoekers bij een groep personen door herhaalde meting kijken naar de invloed van factoren op een uitkomst na een bepaalde follow-up-periode, het karakter van de dataverzameling is retrospectief dan wel prospectief.
Evidence-based richtlijnontwikkeling (EBRO)
Een methode om een richtlijn of kwaliteitsstandaard te ontwikkelen volgens de stappen van evidence-based medicine/richtlijnontwikkeling: probleem verwoorden in een beantwoordbare vraag, efficiënt zoeken naar het beste bewijsmateriaal, kritische beoordeling kwaliteit, beoordeling relevantie effect, toepassen.
GRADE (Grading of Recommendations Assessment, Development and Evaluation)
Een beoordelingssysteem dat is ontwikkeld om de kwaliteit van bewijs en sterkte van een aanbeveling te bepalen bedoeld voor systematisch literatuuronderzoek en richtlijnontwikkeling.
Individueel Zorgplan
Een individueel zorgplan (ook wel ondersteuningsplan genoemd) is een document waarin afspraken zijn vastgelegd over de ondersteuning die een cliënt ontvangt. Deze afspraken worden in gezamenlijk overleg tussen cliënt, naasten/(wettelijk) vertegenwoordiger en de zorgverleners gemaakt en worden door beide partijen voor akkoord ondertekend.
Mantelzorger
Een mantelzorger speelt een sleutelrol in het bieden van ondersteuning en zorg aan de patiënt, ongeacht of deze thuis, in een ziekenhuis, verpleeghuis of in een hospice verblijft. Een goede samenwerking tussen zorgverleners, vrijwilligers en mantelzorgers is gewenst. Houd rekening met verschillende rollen die een mantelzorger kan vervullen: als naaste, schaduwpatiënt, collega-zorgverlener en expert (over het leven van de patiënt).
Bron: Kwaliteitskader Palliatieve Zorg Nederland 2017.
Meetinstrument
Gestructureerd vormgegeven hulpmiddelen, gebaseerd op uitkomsten van wetenschappelijk onderzoek, die zowel de patiënt als zorgverlener helpen inzicht te vergroten in de problematiek van de patiënt en/of diens naasten, ter ondersteuning van de besluitvorming rond de inzet van interventies (dan wel het nalaten daarvan) en de monitoring van uitkomsten.
Een meetinstrument is een hulpmiddel om iets, bijvoorbeeld een verschijnsel, ervaring, oordeel, meetbaar te maken.
Bron: Kwaliteitskader Palliatieve Zorg Nederland.
MeSH (Medical Subject Headings)
Gestandaardiseerde trefwoorden, die je kunt opzoeken in de MeSH Database.
Meta-analyse
Een statistische techniek waarbij de resultaten van eerder uitgevoerde onderzoeken worden samengenomen (gepoold) om een preciezere uitspraak te kunnen doen over een bepaalde relatie.
Naasten
Naasten worden gedefinieerd als diegenen die ten aanzien van zorg, emotionele betrokkenheid en kennis de patiënt het meest nabij zijn. Naasten kunnen bloedverwanten zijn of verwanten door huwelijk en partnerschap, maar ook vrienden. De patiënt bepaalt wie als zijn naasten moeten worden beschouwd.
Bron: Kwaliteitskader Palliatieve Zorg Nederland.
Gelet op het medisch beroepsgeheim zal een zorgverlener wanneer met de naasten wordt gesproken, indien mogelijk, hierover afstemmen met de patiënt.
Palliatieve fase
Om pragmatische redenen wordt in de context van deze richtlijn die fase bedoeld waarbij het antwoord op de Surprise Question 'Zou het mij verbazen wanneer deze patiënt in de komende 12 maanden komt te overlijden?' door de zorgverlener met 'nee' wordt beantwoord.
Bron: Kwaliteitskader Palliatieve Zorg Nederland.
Palliatieve zorg
Palliatieve zorg is zorg die beoogt de kwaliteit van het leven te verbeteren van patiënten en hun naasten die te maken hebben met een levensbedreigende aandoening of kwetsbaarheid, door het voorkomen en verlichten van lijden, door middel van vroegtijdige signalering en zorgvuldige beoordeling en behandeling van problemen van fysieke, psychische, sociale en spirituele aard. Gedurende het beloop van de ziekte of kwetsbaarheid heeft palliatieve zorg oog voor het behoud van autonomie, toegang tot informatie en keuzemogelijkheden.
Bron: Kwaliteitskader Palliatieve Zorg Nederland.
PaTz
PaTz, de afkorting voor Palliatieve zorg Thuis, is een werkwijze om de kwaliteit, samenwerking en overdracht rond de palliatieve zorg thuis te verbeteren. De kern van PaTz is Tijdig, Deskundig en Samen. Huisartsen en wijkverpleegkundigen uit eenzelfde werkgebied komen zes keer per jaar bij elkaar om patiënten in de palliatieve fase in kaart te brengen, te bespreken en op te nemen in een palliatief zorgregister. In de besprekingen staan tijdige, persoonsgerichte zorg, deskundigheid ontwikkelen (naast casuïstiek ook gerichte thema’s) en elkaar steunen centraal. Dit wordt begeleid door een inhoudelijk deskundige op het gebied van palliatieve zorg en waar wenselijk participeren andere professionals in een PaTz bijeenkomst. Voor meer informatie over PaTz zie https://www.patz.nu/ of neem contact op via info@patz.nl.
PICO (Patient Intervention Comparison Outcome)
Dit wordt ook wel Patiënt Interventie Controle Uitkomst genoemd, is een ordeningssystematiek om een klinisch probleem om te zetten in een concrete, beantwoordbare vraag.
Proactieve zorgplanning
Proactieve zorgplanning is het proces van vooruit denken, plannen en organiseren. Met gezamenlijke besluitvorming als leidraad is proactieve zorgplanning een continu en dynamisch proces van communicatie over huidige en toekomstige levensdoelen en keuzes en welke zorg daar nu en in de toekomst bij past.
Bron: Kwaliteitskader Palliatieve Zorg Nederland.
Randomised controlled trial (RCT)
Een experimentele onderzoekopzet waarbij de indeling tussen interventie- en controlegroep willekeurig gekozen wordt. Het is een wetenschappelijke onderzoeksmethode in de biowetenschappen, met name in de geneeskunde, waarbij wordt getracht de vraag te beantwoorden of een bepaalde interventie werkzaam of zinvol is.
Stervensfase
De stervensfase omvat de laatste dagen (tot zeven dagen) van het leven. Er is sprake van een onomkeerbaar fysiologisch proces dat in gang is gezet, waardoor het overlijden aanstaande is.
Bron: Kwaliteitskader Palliatieve Zorg Nederland.
Surprise question
Indien het antwoord op de surprise question - ‘Zou u verbaasd zijn als deze patiënt in de komende twaalf maanden komt te overlijden?’ - ontkennend is, dan wordt hiermee het stadium gemarkeerd waarin de situatie van de patiënt zich kan wijzigen door snelle achteruitgang. Het maken van goede afspraken en vooruitkijken krijgt nu nog meer prioriteit. De surprise question is niet bedoeld als ‘voorspeller’ van het laatste levensjaar, maar om tijdig de behoefte aan palliatieve zorg te herkennen en te zorgen dat zorgverleners gaan anticiperen op de zorg die komen gaat.
Bron: Kwaliteitskader Palliatieve Zorg Nederland.
Systematische review
Een samenvatting van de literatuur over een specifiek onderwerp waarin op een transparante en gestructureerde wijze data verzameld en beschreven wordt om vertekening te voorkomen. Een systematische review kan kwalitatieve en/of kwantitatieve onderzoeken beschrijven.
Vertegenwoordiger
Een vertegenwoordiger is bij wet bevoegd om beslissingen te nemen op het gebied waarop de patiënt wilsonbekwaam is. De vertegenwoordiger treedt namens de wilsonbekwame patiënt op en behartigt diens belangen zo goed als mogelijk.
De volgende personen kunnen (in rangorde) als vertegenwoordiger optreden:
- een door de rechter benoemde curator of mentor (een wettelijk vertegenwoordiger);
- een schriftelijk door de patiënt gemachtigde persoon;
- de echtgenoot, geregistreerd partner of ander levensgezel van de patiënt, tenzij deze persoon dat niet wenst, dan wel, indien ook zodanige persoon ontbreekt;
- de ouder, kind, broer of zus, grootouder of kleinkind van de patiënt, tenzij deze persoon dat niet wenst.
Bron: WGBO artikel 7:465 lid 3 BW
Wilsbekwaamheid
Wilsbekwaamheid wordt in de ethiek beschreven als het individuele vermogen om zelfstandig beslissingen te nemen. Een patiënt wordt voor wilsonbekwaam gehouden als hij niet in staat kan worden geacht tot een redelijke waardering van zijn belangen aangaande een bepaalde (behandelings)beslissing. Wilsbekwaamheid wordt verondersteld zolang het tegendeel niet is aangetoond. In de literatuur worden verschillende benaderingen van wilsbekwaamheid onderscheiden, met verschillende criteria. Meest bekend is de cognitieve benadering. Hierin is wilsbekwaamheid afhankelijk van de aanwezigheid van voldoende cognitieve vermogens bij de patiënt. Een patiënt is volledig wilsbekwaam als hij voldoet aan vier criteria. Deze criteria zijn:
- kenbaar kunnen maken van een keuze;
- begrijpen van relevante informatie;
- beseffen en waarderen van de betekenis van de informatie voor de eigen situatie;
- logisch redeneren en betrekken van de informatie in het overwegen van behandelopties.
Bron: Kwaliteitskader Palliatieve Zorg Nederland.
