Beleid en behandeling
Uitgangsvraag
Welke behandeling wordt aanbevolen bij ontstekingen en infecties in de mond bij patiënten in de palliatieve fase?
Methode:
consensus-based (stomatitis, orale mucositis)
evidence-based (infecties van de mond)
Aanbevelingen
- Instrueer patiënten over het belang van een goede mondverzorging om de groei van bacteriën te verminderen en de kans op systemische complicaties te verlagen.
- Overweeg om een tandarts(-geriatrie) in te schakelen wanneer slijmvliesafwijkingen en infecties gesignaleerd worden. Blijf de dagelijkse mondverzorging uitvoeren (zie Mondverzorgingsprotocol SKILZ).
- Bespreek met de patiënt en/of diens naaste(n) of de behandeling wordt ingezet op genezing of comfort. Betrek eventueel ook andere zorgverleners zoals een tandarts(-geriatrie).
- Overweeg bij orale candidiasis zowel niet-medicamenteuze als medicamenteuze inzet van middelen.
Niet-medicamenteus- behandel een onderliggende aandoening of verander veroorzakende medicatie;
- laat de prothesevorm en/of functie checken door een tandprotheticus of tandarts.
- Medicamenteus
- bij cheilitis angularis zinkzalf of zinkolie aanbrengen voor een verkoelend en zwak adstringerend, dekkend en indrogend effect;
- behandel met antischimmelmiddelen:
- Lokale behandeling
- nystatine (orale suspensie 100.000 E/ml):
4- 6 ml, 4 à 5dd spoelen, zo lang mogelijk in mond houden en doorslikken - miconazol (orale gel (20 mg/g):
½-1 maatlepel, 4dd na het eten, zo lang mogelijk in de mond houden - itraconazol (drank 10 mg/ml):
1dd 10 of 20 ml gedurende 1-2 weken - bij stomatitis prothetica ook de gebitsprothese behandelen (nystatine/hexetidine/chloorhexidine)
- bij cheilitis angularis de suspensie of gel lokaal aanbrengen op de aangedane plekken
- nystatine (orale suspensie 100.000 E/ml):
- Lokale behandeling
- Wanneer de smaak en/of frequentie van toediening van deze orale middelen belastend of storend is voor de patiënt, kan ook gekozen worden voor alleen systemische behandeling.
- Systemische behandeling
Wees bedacht op verhoogde plasmaconcentraties van geneesmiddelen die voor een belangrijk deel via deze enzymsystemen worden omgezet. Gelijktijdig gebruik met vitamine K-antagonisten kan de stollingstijd verlengen wat tot (fatale) bloedingen kan leiden.- fluconazol (capsule 200 of 400 mg):
200 of 400 mg op dag 1, daarna 1-3 weken 1dd 100 of 200 mg - itraconazol (capsule 100 of 200 mg):
1dd 100 of 200 mg gedurende 2 weke
- fluconazol (capsule 200 of 400 mg):
- Systemische behandeling
- Overweeg bij stomatitis of orale mucositis zowel niet-medicamenteuze als medicamenteuze inzet van middelen.
Niet-medicamenteus- vermijd hard, kruidig, zuur of heet voedsel;
- overweeg spoelen met een zoutoplossing of een oplossing van zuiveringszout en water.
- Medicamenteus
- zorg voor adequate pijnstilling met paracetamol en/of opioïden (zie ook richtlijn Pijn bij patiënten met kanker in de palliatieve fase);
- overweeg plaatselijk te gebruiken (topische) gels of zalven die pijnstillende of ontstekingsremmende middelen bevatten, zoals lidocaïne of corticosteroïden;
- overweeg in ernstige gevallen om de oorzakelijke behandeling aan te passen of om met lokaalanaesthetica zoals lidocaine 2% orale gel FNA, 4-6 dd te behandelen;
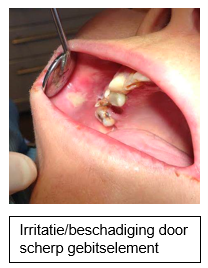
- overweeg een low level lasertherapie of extractie van irriterende gebitselementen.
- Overweeg bij herpes simplex stomatitis:
Medicamenteus- valaciclovir (2000 mg = 4 tabletten van 500 mg):
2x daags, gedurende 3-5 dagen - aciclovir (tablet 200-400 mg):
5x daags, gedurende 7-10 dagen - bij immuungecompromiteerde patiënten kan intraveneuze behandeling nodig zijn.
- valaciclovir (2000 mg = 4 tabletten van 500 mg):
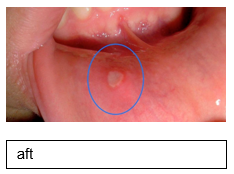
- Overweeg bij stomatitis aphtosa:
Niet-medicamenteus:- vermijd voedingsmiddelen die aften kunnen verergeren, zoals zure of kruidige voedingsmiddelen.
- Medicamenteus
- overweeg lokaal aanstippen met lidocaïne 2%:
orale gel FNA, 4-6 dd - overweeg lokale of systemische corticosteroïden bij grote of majeure aften.
- overweeg lokaal aanstippen met lidocaïne 2%:
- Pak bij parodontitis de onderliggende oorzaken aan en hanteer een goede mondzorg, inclusief eventuele mondspoeling met chloorhexidine.
Onderzoeksvraag
Om de uitgangsvraag van deze module te kunnen beantwoorden, is een systematisch literatuuronderzoek uitgevoerd. In dit literatuuronderzoek is parodontitis niet meegenomen. Aangezien het wel een onderdeel is van de orale infecties is het wel meegenomen in deze paragraaf.
De onderzoeksvraag die hiervoor is opgesteld is PICO-gestructureerd en luidt:
Wat is het effect van begeleiding en behandeling op infecties (schimmel, viraal of bacterieel) in de mond bij patiënten in de palliatieve fase?
PICO
| P | Patiënten in de palliatieve fase met een schimmelinfectie, virale infectie of bacteriële infectie van de mond |
| I | Medicamenteus: corticosteroïden, tetracycline, zilvernitraat, lidocaïne, miconazol, fluconazol, itraconazol, chloorhexidine gel/spoeling, hextriel, aciclovir/valacyclovir, metronidazol, clindamycine Niet-medicamenteus: caphosol, low level lasertherapie, mondverzorging |
| C | Placebo, gebruikelijke zorg of andere interventie |
| O | Cruciaal: Infecties in de mond Belangrijk: Bijwerkingen |
Zoeken en selecteren van studies
Op 6 augustus 2023 is in de databases Embase en Ovid/Medline gezocht naar wetenschappelijke literatuur. Deze zoekactie leverde na ontdubbelen 1740 resultaten op. De volledige zoekactie is beschreven in bijlage Zoekverantwoording.
Deze resultaten zijn systematisch geselecteerd op basis van de volgende criteria:
- (Systematische) reviews van vergelijkend onderzoek.
- Patiënten met infecties van de mond in de palliatieve fase.
- De interventie bestaat uit medicamenteuze of niet-medicamenteuze behandeling van de infectie in de mond.
- De controle-interventie bestaat uit een andere behandeling, placebo of geen behandeling.
- De uitkomstmaten zijn gerapporteerd.
In eerste instantie zijn de titel en abstract van de referenties beoordeeld. Hiervan werden drie referenties geïncludeerd voor beoordeling op basis van het volledig artikel. Uiteindelijk bleven nul reviews over. In bijlage Zoekverantwoording is een volledig overzicht opgenomen van de artikelen die niet werden opgenomen na beoordeling van de volledige tekst met redenen.
Er werden voor deze uitgangsvraag geen artikelen gevonden die voldeden aan de criteria.
|
GEEN |
Er werden geen studies gevonden. |
Uit de literatuurbespreking blijkt dat er geen bewijs aanwezig is voor deze specifieke patiëntenpopulatie. Voor onderstaande overwegingen zijn indien mogelijk andere aanwezige literatuur, met onderzoek naar een algemenere populatie, en ervaringen van de werkgroep meegenomen.
De behandeling van de infecties in de mondholte hangt af van het type infectie en de subspecificatie daarvan. Overleg voor iedere behandeling met andere zorgverleners en naasten of behandeling ingezet wordt op genezing of dat er wordt ingezet op comfort en/of pijnbestrijding. Algemeen geldt: zorg voor adequate pijnstilling door middel van paracetamol en/of opioiden.
Bij ontstekingen en infecties van de mond worden hier achtereenvolgens besproken
a. stomatitis en orale mucositis
b. candidiasis
c. parodontitis
Ad a. stomatitis en orale mucositis
Schakel indien mogelijk een mondzorgverlener in wanneer stomatitis of orale mucositis wordt geconstateerd. Verder is het bij deze aandoeningen belangrijk in te zetten op goede mondverzorging en deze af te stemmen op de situatie van de patiënt (zie module Mondzorg).
Bij stomatitis aphthosa is behandeling vaak niet nodig omdat de kleine aften meestal binnen 7-10 dagen zonder restverschijnselen genezen. Voor behandeling van de pijn kunnen de medicamenteuze adviezen gevolgd worden. Wanneer de aften veelvuldig recidiveren is behandeling wel gewenst. Deze bestaat vooral uit het begeleiden van de patiënt en het voorschrijven van symptomatische geneesmiddelen. Geen enkel geneesmiddel geneest de afwijking of voorkomt een recidief. Tetracycline of andere antiseptische mondspoelingen remmen de groei van bacteriën en bevorderen de genezing. Lokaal aanstippen met lidocaïne kan helpen in de pijnbestrijding. De grote of majeure aften blijven langer in de mondholte aanwezig. De behandeling bestaat uit lokale of systemische corticosteroïden. Het vermijden van voedingsmiddelen die aften kunnen verergeren, zoals zure of kruidige voedingsmiddelen, kan helpen bij het verminderen van ongemak.
Acuut ontstane multiple laesies met systemische symptomen zijn suggestief voor een virale infectie.
Herpes simplex stomatitis is een virale infectie die gekenmerkt wordt door pijnlijke ulceraties in en om de mond, veroorzaakt door het herpes simplex-virus type 1 (HSV-1). Een herpes simplex laesie begint als een blaasje, net als herpes zoster. Herpes zoster komt echter zelden in de mond voor. Een belangrijk onderscheid tussen een herpes laesie en een afte is dat herpes laesies (die als vesiculae beginnen) vooral op de gekeratiniseerde oppervlakken voorkomen (lip, palatum, gingiva), terwijl aften (geen vesiulae) juist voorkomen op de niet-gekeratiniseeerde mucosa. Een herpes simplex stomatitis kan varieren van mild tot ernstig. Bij de behandeling ervan dient rekening gehouden te worden met:
- de ernst van de klachten;
- de immuunstatus van de patiënt;
- de snelheid waarmee symptomen zich ontwikkelen.
Om het effect te maximaliseren is het aan te bevelen om zo snel mogelijk na het begin van de symptomen te starten met de behandeling van antivirale middelen zoals valaciclovir (2000 mg = 4 tabletten van 500 mg) 2x daags, gedurende 3-5 dagen of aciclovir (tablet 200-400 mg) 5x daags, gedurende 7-10 dagen.
Deze middelen bekorten de genezingsduur met een ongeveer een dag. bij immuungecompromiteerde patiënten kan intraveneuze behandeling nodig zijn [NHG-richtlijn Koortslip (herpes labialis) 2017].
Het doel van de behandeling van stomatitis of orale mucositis is gericht op het verlichten van symptomen, het bevorderen van genezing en het voorkomen van complicaties. Behandeling van stomatitis of orale mucositis is multidisciplinair waarbij een mondzorgverlener niet mag ontbreken. Wanneer behandeling plaatsvindt in een ziekenhuis kan een aanwezige tandarts of mondhygiënist ook betrokken zijn bij de behandeling. Wanneer een patiënt met stomatitis of orale mucositis verblijft in een zorginstelling of thuis, overleg met de patiënt of het mogelijk is een mondzorgverlener te bezoeken. Als dat niet mogelijk is, wordt contact opgenomen met een mondzorgverlener en gevraagd of die bereid is bij de patiënt langs te gaan.
In geval van irriterende gebitselementen die de stomatitis onderhouden, kan verwezen worden naar een tandarts of kaakchirurg voor extractie van deze gebitselementen.
Spoelen met een zoutoplossing of een oplossing van zuiveringszout en water kan helpen bij het verminderen van ontsteking en het bevorderen van genezing. Plaatselijk te gebruiken (topische) gels of zalven die pijnstillende of ontstekingsremmende middelen bevatten, zoals lidocaïne of corticosteroïden, kunnen worden voorgeschreven om pijn te verlichten en het genezingsproces te versnellen. Het vermijden van hard, kruidig, zuur of heet voedsel kan helpen bij het voorkomen van irritatie van het mondslijmvlies en het bevorderen van comfort tijdens het eten. Eventueel kan een diëtist worden geraadpleegd voor het geven van voedingsadviezen.
In ernstige gevallen van orale mucositis kan het nodig zijn om de dosering van chemotherapie of de ‘doelgerichte therapie’ aan te passen, de behandeling tijdelijk te onderbreken of andere medicamenteuze behandelingen te overwegen, zoals lokale anaesthetica. Overleg met de behandelaar of de dosering of het toedieningsschema van chemotherapie, 'doelgerichte therapie' of radiotherapie mogelijk is.
Vervolgens is het belangrijk in te zetten, al voor de chemotherapie en/of bestraling, op het belang van een goede mondverzorging en deze af te stemmen op de situatie en de wensen van de patiënt (zie module Mondzorg).
Low level lasertherapie kan, wanneer deze aanwezig is in het ziekenhuis, ter behandeling van orale mucositis worden toegepast. Het laseren zorgt ervoor dat de pijn en de ontstekingsreactie verminderen en de letsels ter hoogte van de mond sneller kunnen genezen. Voor de behandeling van droge mond zie module Droge mond en module Pijn in de mond van deze richtlijn.
Er zijn aanwijzingen dat bij orale mucositis ten gevolge van radiotherapie in het hoofd-halsgebied dagelijkse toediening van melatonine 20 mg de orale mucositis kan reduceren [Abdel Moneim 2017] en pijn verminderen [Elsabagh 2000]. Over het gebruik van melatonine kan de werkgroep geen aanbeveling doen in verband met het ontbreken van voldoende literatuur.
Ad b. candidiasis
De behandeling van orale candidiasis varieert afhankelijk van de ernst van de infectie en de algehele gezondheidstoestand van de patiënt.
Het is belangrijk om een tandarts of arts te raadplegen voor een juiste diagnose en behandeling van orale candidiasis. Een goede mondhygiëne is essentieel bij de behandeling van orale candidiasis. Dit omvat regelmatig poetsen van de tanden, interdentaal reinigen en het reinigen van de tong om de groei van de Candida-schimmel te verminderen en verdere infectie te voorkomen. Zie ook de SKILZ-richtlijn Mondverzorging. Ook is een goed zittende prothesevorm en functie ervan van belang om fysieke beschadigingen te voorkomen en een gezonde mondhygiëne te bevorderen. Consulteer als het nodig is hiervoor een tandprotheticus of tandarts.
Zinkzalf of zinkolie is effectief bij de behandeling van cheilitis angularis vanwege de combinatie van ontstekingsremmende, antibacteriële, en beschermende eigenschappen. Het gebruik van zink helpt de huid te kalmeren, infecties te bestrijden en het herstelproces te versnellen (zie ook NHG-behandelrichtlijn Stomatitis angularis 2022).
Als orale candidiasis het gevolg is van een onderliggende aandoening, zoals diabetes of een verzwakt immuunsysteem, dan is het belangrijk om de onderliggende aandoening effectief te behandelen om recidiverende infecties te voorkomen. Orale candidiasis kan ook worden veroorzaakt als bijwerking van medicatie zoals antibiotica, corticosteroïden oraal of per inhalatie en hyposialie.
Deze middelen kunnen worden geleverd in de vorm van mondspoelingen, zuigtabletten, gels of zalven. Ze moeten worden aangebracht op de aangetaste delen van de mond volgens de instructies van de arts.
Lokale behandeling
- nystatine (orale suspensie (100.000 E/ml): 400.000-600.000 eenheden 4 à 5dd spoelen, zo lang mogelijk in mond houden en doorslikken);
- miconazol (orale gel (20 mg/g): ½-1 maatlepel, 4dd na het eten, zo lang mogelijk in de mond houden).
Let op interacties met andere geneesmiddelen; - itraconazol (drank 10 mg/ml, 1dd 10 of 20 ml gedurende 1-2 weken);
- behandel bij stomatitis prothetica ook de gebitsprothese mee. Dit kan door te poetsen met choorhexidine of een nacht in een choorhexidine vloeistof te leggen (nystatine/hexetidine/chloorhexidine);
- bij cheilitis angularis de suspensie of gel lokaal aanbrengen op de aangedane plekken;
- aanbrengen van zinkzalf of zinkolie bij cheilitis angularis heeft een verkoelend en zwak adstringerend, dekkend en indrogend effect.
De smaak van orale middelen kan als heel storend worden ervaren. Ook kan de intake van 4dd te belastend zijn voor de patiënt. In die gevallen kan ook gekozen worden voor alleen systemische behandeling. Wanneer ook slikklachten veroorzaakt worden door de candidiasis of de patiënt is (ernstig) immuun gecompromitteerd, dan is het advies naast lokale applicatie ook systemisch te behandelen.
Systemische behandeling
Bij het voorschrijven van systemische middelen moet worden gelet op interacties met andere geneesmiddelen. Zo kan gelijktijdig gebruik met vitamine K-antagonisten de stollingstijd verlengen wat tot (fatale) bloedingen kan leiden.
- fluconazol: capsule 200 of 400 mg op dag 1, daarna 1dd 100 of 200 mg voor 1-3 weken. Start met 1 week en continueer (afhankelijk van de klachten) tot 3 weken.
Let op interacties met andere geneesmiddelen. - itraconazol: capsule 100 mg, 1dd 100 of 200 mg gedurende 2 weken.
Let op interacties met andere geneesmiddelen.
Ten aanzien van antibiotica wordt een terughoudend beleid geadviseerd bij patiënten in de palliatieve fase.
Ad c. parodontitis
De behandeling van parodontale aandoeningen zoals parodontitis is gericht op het verminderen van ontsteking, het verwijderen van tandplaque en tandsteen, het voorkomen van verdere schade aan het tandvlees en het onderliggende weefsel. De behandeling kan variëren afhankelijk van de ernst van de parodontitis. Het is belangrijk om eventuele onderliggende oorzaken van parodontitis aan te pakken, zoals slechte mondhygiëne, roken, diabetes of andere systemische aandoeningen die het immuunsysteem kunnen beïnvloeden. Regelmatig poetsen, interdentale reiniging en het gebruik van mondspoelingen zoals chloorhexidine kunnen helpen om tandplaque te verwijderen en de groei van bacteriën te verminderen, waardoor verdere schade aan het tandvlees wordt voorkomen. Zie ook SKILZ-richtlijn Mondverzorging. Onbehandelde parodontitis kan leiden tot ernstige complicaties, waaronder tandverlies en botverlies in de kaak.
Adequate behandeling van parodontitis in de palliatieve fase vergt een multidisciplinaire aanpak met vrijwel altijd een verwijzing naar een mondzorgverlener. Er zijn mondhygiënisten en tandartsen die gespecialiseerd zijn in parodontale aandoeningen (parodontologen), oncologische aandoeningen (maxillofaciale prothetiek) en kwetsbare groepen (mensen met een verstandelijke beperking en kwetsbare ouderen). Na de behandeling is regelmatige follow-up en professionele reiniging belangrijk om de gezondheid van het tandvlees te behouden en verdere progressie van parodontitis te voorkomen, afhankelijk van de te verwachten levensduur. Behandeling van de osteomyelitis door de kaakchirurg wordt geadviseerd. De meest voor de hand liggende therapie is extractie van het aangedane element.
Voor de behandeling van peri-implantitis gelden dezelfde aanbevelingen als bij parodontitis.
Abdel Moneim AE, Guerra-Librero A, Florido J, Shen YQ, Fernández-Gil B, Acuña-Castroviejo D, Escames G. Oral Mucositis: Melatonin Gel an Effective New Treatment. Int J Mol Sci. 2017 May 7;18(5):1003. doi: 10.3390/ijms18051003. PMID: 28481279; PMCID: PMC5454916.
NHG-richtlijn Koortslip (herpes labialis), 2017.
Elsabagh HH, Moussa E. Mahmoud SA, Elsaka RO, Abdelrahman H. Efficacy of meltonin in prevention of radiation-induced oral mucositis. A randomized clinical trial. Oral Dis. 2020; 26: 566-572.
Integraal Kankercentrum Nederland (IKNL), richtlijn Orale mucositis (2.0), 2015.
Mondziekten en Kaakchirurgie, Van Gorcum & Com BV, Assen. Redactie: dr. B Stegenga, dr. A. Vissink en Prof. dr. LGM de Bont, 2000.
NHG-Farmacotherapeutische richtlijn Orale candidiasis, 2014.
SKILZ-richtlijn Mondverzorging, 2023.
Vissink A, Delli K, Alberga J, et al. Orale mucosale pathologie, Nederlands Tijdschrift voor Dermatologie en Venereologie 2021; 31: 28-34.
