Starten/staken dialyse
Uitgangsvraag
Hoe is de gang van zaken rond de beslissing om bij patiënten met eindstadium nierfalen dialyse niet te starten of om dialyse te staken?
Methode: consensus-based
Aanbevelingen
Bij patiënten met eindstadium nierfalen, waarbij overwogen wordt om dialyse niet te starten of om dialyse te staken:
- Draag zorg voor een zorgvuldige besluitvorming volgens de uitgangspunten van gedeelde besluitvorming, waarbij de voor- en nadelen van het starten of het stoppen met dialyse tegen elkaar worden afgewogen. Bespreek daarbij het te verwachten beloop als wordt besloten om niet te starten of om te stoppen met dialyse;
- Bespreek met de patiënt (in het bijzijn van zijn naasten of op wens van de patiënt alleen met de patiënt) de volgende zaken:
- De ingeschatte levensverwachting (rekening houdende met de wens en het vermogen van de patiënt om hierover geïnformeerd te worden);
- De huidige symptomatologie en de symptomen die in de nabije toekomst verwacht kunnen worden;
- De mogelijkheid van ultrafiltratie bij dyspneu door overvulling;
- Aanpassen van medicatie;
- Adviezen ten aanzien van vocht en voeding;
- Beleid ten aanzien van reanimeren en eventueel ICD;
- Aanwijzen van wettelijk vertegenwoordiger;
- Wettelijke regelingen (testament, wilsbeschikking e.d.);
- Gewenste plaats van overlijden;
- Beslissingen rond het levenseinde, zoals wel of niet reanimeren, palliatieve sedatie en euthanasie (zie ook hoofdstuk Advance care planning).
- De wens van patiënt en/of naasten tot nadere psychosociale begeleiding.
- Benoem de mogelijkheid (vooral bij het niet starten van dialyse) om op het besluit terug te komen;
- Bied psychosociale begeleiding in de vorm van een nazorggesprek aan.
- Indien besloten wordt om dialyse niet te starten:
- Bepaal het moment waarop de zorg wordt overgedragen;
- Draag dan de zorg mondeling en schriftelijk over aan de behandelend arts (huisarts, specialist ouderengeneeskunde of hospice-arts) en naar een thuiszorgorganisatie indien nodig en gewenst door patiënt en naasten.
- Indien besloten wordt om de dialyse te staken:
- Draag de zorg direct mondeling en schriftelijk over aan de huisarts, specialist ouderengeneeskunde of hospice-arts en naar een thuiszorgorganisatie indien nodig en gewenst door patiënt en naasten.
Dialyseren is een ingrijpende behandeling. Bij de meeste mensen weegt de wil om (langer) te leven sterker dan de nadelen van de behandeling. Dit geldt echter niet voor iedereen. Sommige patiënten vinden de impact van dialyse te groot. Ook kan vanuit medisch perspectief de inschatting bestaan dat dialyse te belastend is voor een patiënt of niet zinvol in het licht van de prognose van de patiënt.
Het is van belang om tijdens de periode van besluitvorming om te starten of te stoppen met dialyse, de uitgangspunten van de ‘gedeelde besluitvorming’ te volgen. Daarbij is het belangrijk om vast te leggen welke naasten betrokken worden in dit proces, maar ook om de patiënt alleen te spreken, naar gelang de wens van de patiënt. Het kan voorkomen dat een besluit om niet te starten of om te stoppen met dialyse voor de directe omgeving zo confronterend is dat dit de patiënt ervan weerhoudt vrijuit te spreken in aanwezigheid van zijn naasten.
In het algemeen zal de beslissing om al dan niet te starten met dialyse in de multidisciplinaire setting van een pre-dialyse/nierfalen-polikliniek worden genomen. Hierbij spelen naast de patiënt vooral nefroloog, dialyseverpleegkundige en medisch maatschappelijk werker een rol. Andere zorgverleners zoals huisarts, specialist ouderengeneeskunde, GZ-psycholoog en/of klinisch psycholoog, geestelijk verzorger of psychiater kunnen zo nodig mede een rol spelen bij het besluitvormingsproces. Na het besluit om niet met dialyse te starten is de overleving erg variabel. Sommige patiënten kunnen nog enkele jaren met een eGFR van 10 ml/min leven, terwijl anderen snel achteruit gaan en spoedig komen te overlijden. De hoeveelheid en de ernst van de klachten gedurende dit proces zijn ook erg variabel. Het is voor de patiënt van groot belang dat dit besproken wordt. Uiteraard dient rekening te worden gehouden met laaggeletterdheid, beperkte gezondheidsvaardigheden en etnische, levensbeschouwelijke en culturele factoren die van invloed zijn op het vermogen om informatie te ontvangen en/of te communiceren over de prognose.
Het besluit om te stoppen met dialyseren wordt vaak voorafgegaan aan een periode van progressieve achteruitgang in algeheel lichamelijk en/of psychisch welbevinden. Bij de dialyse betrokken zorgverleners hebben een belangrijke signalerende rol bij de vraag (al dan niet van de patiënt afkomstig) of er overwogen moet worden om de dialyse te staken. Na het stoppen van dialyse zal de patiënt in het algemeen snel komen te overlijden. De levensverwachting na het staken van de dialyse is gemiddeld 8 dagen, met variaties van 1-2 dagen tot 2-3 weken (Murtagh 2007). Naast de comorbiditeit spelen de rest-nierfunctie en diurese hierbij een belangrijke rol. Voor het informeren van de patiënt en diens naasten over de stervensfase kan gebruik gemaakt worden van schriftelijke informatie (zie Informatie voor de naasten over de stervensfase na beëidiging van de dialysebehandeling).
Bij een eerder genomen besluit om niet te starten met dialyseren, ligt het niet voor de hand om op een later tijdstip alsnog met dialyse te beginnen. De optie om ondanks het eerder genomen besluit alsnog met dialyse te starten, eventueel voor een proefperiode, kan desondanks altijd overwogen worden in overleg met de nefroloog en andere betrokkenen. Hierbij is het wel van belang om zowel de reden waarom eerder besloten is om niet te starten met dialyse, als ook de beweegreden om terug te komen op dat besluit, in beschouwing te nemen. Gezamenlijk zal dan bekeken moeten worden of de verwachtingen realistisch zijn, en reden zijn om het oorspronkelijke besluit tot niet-dialyse te herzien. Dezelfde overwegingen gelden in principe voor een genomen besluit om te stoppen met dialyseren. Er is dan echter veel minder tijd om op dit besluit terug te komen.
Indien besloten wordt om niet te starten met dialyse zijn een aantal zaken van belang:
- De huidige symptomatologie en de symptomen die in de nabije toekomst verwacht kunnen worden. De huidige symptomen kunnen in kaart gebracht worden met het Utrecht Symptoom Dagboek (De Graeff 2016). Zie behandeling van verschillende symptomen;
- Continueren of aanpassen van medicatie;
- Adviezen t.a.v. dieet en vochtinname;
- De patiënt bevragen wie zijn wettelijk vertegenwoordiger is/moet zijn (liefst al in een eerder stadium);
- Wanneer de patiënt niet meer in staat is zijn/haar wensen te uiten, dan kan de wettelijke vertegenwoordiger de belangen van de patiënt verwoorden. Volgens de Wet op de geneeskundige behandelingsovereenkomst (WGBO) kunnen (in hiërarchische volgorde) de volgende personen vertegenwoordiger zijn, zie https://wetten.overheid.nl/BWBR0005290/volledig/geldigheidsdatum:
- Curator/mentor, benoemd door de rechter;
- De schriftelijk gemachtigde, benoemd door de patiënt zelf (in een schriftelijke verklaring);
- De echtgenoot, de geregistreerde partner of andere levensgezel van de patiënt;
- Een ouder/kind/broer/zuster;
- Wettelijke regelingen (testament, wilsbeschikking e.d.);
- Gewenste plaats van overlijden;
- Beslissingen rond het levenseinde, zoals de wens om al dan niet gereanimeerd te worden, palliatieve sedatie en euthanasie, zie https://www.knmg.nl/advies-richtlijnen/dossiers/praten-over-het-levenseinde-1.htm.
- Advance care planning;
- Bespreek met de patiënt en/of naasten de wens tot nadere psychosociale hulpverlening.
De nefroloog schat bij niet starten van de dialysebehandeling in wanneer het moment er is van overdracht naar de huisarts of specialist ouderengeneeskunde dan wel hospice-arts.
Indien besloten wordt om te stoppen met dialyse zijn van belang:
- De huidige symptomatologie en de symptomen die in de nabije toekomst verwacht kunnen worden. De huidige symptomen kunnen in kaart gebracht worden met het Utrecht Symptoom Dagboek (2010). Zie behandeling van verschillende symptomen;
- Aanpassing van medicatie, waarbij alle medicatie die niet bijdraagt aan symptoomverlichting kan worden gestaakt;
- Adviezen t.a.v. vochtinname en voeding. Om dyspneu door overvulling te beperken wordt het handhaven van een vochtbeperking meestal geadviseerd.
- Afhankelijk van de wensen van patiënt en bijdrage aan kwaliteit van leven kunnen dieetrestricties (zoals eiwit, natrium en kaliumbeperking) worden opgeheven, zodat patiënt nog kan genieten van de voeding die hij/zij wil. Uitleg over de kans op een sneller overlijden door hartstilstand ten gevolge van hyperkaliëmie zal daarin moeten worden meegenomen.
- Na het stoppen van de dialyse bestaat er in uiterste gevallen een mogelijkheid voor geïsoleerde ultrafiltratie, waarbij alleen vocht aan het bloed onttrokken wordt. Er kan hiervoor een indicatie zijn bij ernstige dyspneu ten gevolge van overvulling. Het is in het algemeen echter niet wenselijk om de patiënt daarvoor weer naar de dialyseafdeling te moeten vervoeren;
- Zet eventueel aanwezige ICD uit. Zie hiervoor de richtlijn ICD en het levenseinde.
- De patiënt bevragen wie zijn wettelijk vertegenwoordiger is/moet zijn (liefst al in eerder stadium);
- Wanneer de patiënt niet meer in staat is zijn/haar wensen te uiten, dan kan de wettelijke vertegenwoordiger de belangen van de patiënt verwoorden. Volgens de Wet op de geneeskundige behandelingsovereenkomst (WGBO) kunnen (in hiërarchische volgorde) de volgende personen vertegenwoordiger zijn, zie http://wetten.overheid.nl/BWBR0005290/volledig/geldigheidsdatum:
- Curator/mentor, benoemd door de rechter;
- De schriftelijk gemachtigde, benoemd door de patiënt zelf (in een schriftelijke verklaring);
- De echtgenoot, de geregistreerde partner of andere levensgezel van de patiënt;
- Een ouder/kind/broer/zuster;
- Wettelijke regelingen (testament, wilsbeschikking e.d.);
- Gewenste plaats van overlijden;
- Beslissingen rond het levenseinde, zoals palliatieve sedatie en euthanasie, zie http://www.knmg.nl/Dossiers-9/Dossiers-thematrefwoord/Levenseinde/Spreken-over-levenseinde.htm.
- Bespreek met de patiënt en/of naasten de wens tot nadere psychosociale hulpverlening.
Wanneer de patiënt niet opgenomen is of blijft, draagt het multidisciplinaire team bij het stoppen van de dialysebehandeling de palliatieve zorg direct over aan de huisarts, specialist ouderengeneeskunde of hospice-arts. Al in de fase waarin de nefroloog samen met de patiënt overweegt de dialyse te staken, wordt contact opgenomen met de toekomstige behandelend arts (de huisarts, specialist ouderengeneeskunde of hospice-arts) zodat deze tijdig betrokken wordt bij de begeleiding tijdens de laatste levensfase en kan werken aan (het opbouwen van) een vertrouwensrelatie met de patiënt. Afhankelijk van de mogelijkheden en wensen van patiënt en familie kan gekozen worden voor verblijf thuis met inschakeling van (terminale) thuiszorg of overplaatsing naar een verpleeghuis of hospice.
Het volgende contact tussen de nefroloog en de huisarts dan wel specialist ouderengeneeskunde of hospice-arts vindt plaats een paar dagen voor de overdracht (indien het gesprek tot daadwerkelijk stoppen met dialyse heeft plaatsgevonden). Hier worden de te verwachten problemen in de laatste fase besproken. Er volgt een schriftelijke overdracht met verwijzing naar de voorliggende richtlijn. In de overdracht worden de contactgegevens van het behandelteam vermeld zodat deze bereikt kunnen worden voor overleg. Na de overdracht valt de volledige verantwoordelijkheid van zorg bij de huisarts dan wel specialist ouderengeneeskunde of hospice-arts. Nefroloog en behandelteam blijven voor de behandelend arts bereikbaar voor overleg.
Een zo volledig mogelijke overdracht is wenselijk. Problematiek op meerdere niveaus (lichamelijk, psychisch, sociaal en existentieel) wordt beschreven. Ook is het zinvol om (proactief) vooruit te kijken en te beschrijven welke problemen mogelijk bij deze patiënt kunnen ontstaan (zie ook hoofdstuk Symptomen). Een suggestie voor behandeling, dan wel de uitnodiging voor overleg kunnen een waardevolle overdracht van kennis betekenen. Als leidraad kan hiervoor Overdrachtsformulier palliatieve zorg gebruikt worden.
Na het overlijden van de patiënt, wordt de nefroloog hierover ingelicht door de verantwoordelijke huisarts, specialist ouderengeneeskunde dan wel hospice-arts. Er is dan ook de mogelijkheid tot evaluatie van het zorgproces in de laatste levensfase van de patiënt.
Daarbij wordt er na het overlijden vanuit de afdeling dialyse contact opgenomen met de naasten en, naar behoefte, een nazorggesprek aangeboden in het kader van psychosociale begeleiding; zie Figuur 2 ‘Raamwerk voor palliatieve zorg bij patiënten met eindstadium nierfalen [Davison 2012]’.
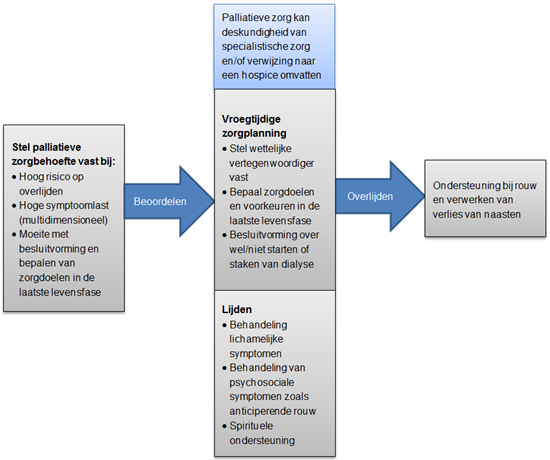
Figuur 2. Raamwerk voor palliatieve zorg bij patiënten met eindstadium nierfalen [Davison 2012].
