Bijlagen
- Vastgesteld: 15-06-2023
- Regiehouder: V&VN
Deze handreiking is gepubliceerd op 12 oktober 2023. De eigenaar kan aantonen dat de handreiking zorgvuldig en met de vereiste deskundigheid tot stand is gekomen.
Het eigenaarschap van deze handreiking/module en de verantwoordelijk voor het onderhoud daarvan ligt bij de beroeps- en wetenschappelijke verenigingen die de herziening hebben uitgevoerd. Bij voorkeur beoordelen zij jaarlijks of de (modules van de) handreiking nog actueel zijn.
De regiehoudende vereniging is de eerstverantwoordelijke om bij te houden of dit document geüpdatet moet worden. Voor de 'Handreiking Complementaire zorg' is de V&VN de regiehoudende vereniging. De regiehoudende vereniging is niet verantwoordelijk voor de financiering van een eventuele herziening. Zo nodig wordt de handreiking tussentijds op onderdelen bijgesteld. De geldigheidstermijn van de handreiking is maximaal 5 jaar na vaststelling. Indien de handreiking dan nog actueel wordt bevonden, wordt de geldigheidsduur verlengd. IKNL draagt zorg voor het beheer en de ontsluiting van de handreiking.
| Module | Laatst beoordeeld | Laatst geautoriseerd |
Juridische betekenis
Deze Handreiking heeft enkel als doel het bieden van informatie over complementaire zorg. Het bevat geen richtsnoeren voor handelen noch professionele normen.
Initiatief
Agendacommissie richtlijnen palliatieve zorg (KNMG/IKNL)
IKNL (Integraal Kankercentrum Nederland)
Regiehoudende vereniging
Beroepsvereniging Verzorgenden Verpleegkundigen, afdeling Complementaire Zorg (V&VN)
Overige betrokken verenigingen
Beroepsvereniging Verzorgenden Verpleegkundigen, afdeling Complementaire Zorg (V&VN)
Patiëntenfederatie Nederland (PFN)
Kenniscentrum Kinderpalliatieve Zorg
Stichting Kind en Ziekenhuis
Federatie voor Vaktherapeutische Beroepen (FVB)
Vereniging van Geestelijke Verzorgers (VGVZ)
Koninklijke Nederlands Genootschap van Fysiotherapeuten (KNGF)
Nederlandse Vereniging voor Kinderfysiotherapie (NVFK)
Financiering
Deze handreiking is gefinancierd door ZonMw. De inhoud van de handreiking is niet beïnvloed door de financierende instantie.
Een kwaliteitsstandaard beschrijft wat goede zorg is, ongeacht de financieringsbron (Zorgverzekeringswet (Zvw), Wet langdurige zorg (Wlz), Wet maatschappelijke ondersteuning (Wmo), aanvullende verzekering of eigen betaling door de cliënt/patiënt). Opname van een kwaliteitsstandaard in het Register betekent dus niet noodzakelijkerwijs dat de in de kwaliteitsstandaard beschreven zorg verzekerde zorg is.
Procesbegeleiding en verantwoording
IKNL (Integraal Kankercentrum Nederland) is het kennis- en kwaliteitsinstituut voor professionals en bestuurders in de oncologische en palliatieve zorg dat zich richt op het continu verbeteren van de oncologische en palliatieve zorg.
IKNL benadert preventie, diagnose, behandeling, nazorg en palliatieve zorg als een keten waarin de patiënt centraal staat. Om kwalitatief goede zorg te waarborgen ontwikkelt IKNL producten en diensten ter verbetering van de oncologische zorg, de nazorg en de palliatieve zorg, zowel voor de inhoud als de organisatie van de zorg binnen en tussen instellingen.
Daarnaast draagt IKNL nationaal en internationaal bij aan de beleidsvorming op het gebied van oncologische en palliatieve zorg.
IKNL rekent het (begeleiden van) ontwikkelen, implementeren en evalueren van multidisciplinaire, evidence-based richtlijnen voor de palliatieve zorg tot een van haar primaire taken. IKNL werkt hierbij conform de daarvoor geldende (inter)nationale kwaliteitscriteria. Bij ontwikkeling gaat het in toenemende mate om onderhoud (modulaire revisies) van reeds bestaande richtlijnen.
Werkgroepleden zijn afgevaardigd namens wetenschappelijke en beroepsverenigingen en hebben daarmee het mandaat voor hun inbreng. Enkele werkgroepleden zijn niet verbonden aan een wetenschappelijke- en beroepsvereniging, zij nemen deel op persoonlijke titel. Het patiëntenperspectief (zie ook Factsheet Knelpunten) is vertegenwoordigd door middel van vertegenwoordiging van de Stichting Kind en Ziekenhuis en het Kenniscentrum Kinderpalliatieve Zorg.
Werkgroepleden
| Naam | Functie | Namens | Rol |
| Mw. Prof. dr. M. van Dijk | Hoogleraar verplegingswetenschap | V&VN Complementaire zorg | Voorzitter |
| Mw. M. Busch | Directeur van Praag Instituut | Van Praag Instituut | Lid |
| Mw. dr. M.J.E. van der Heijden | Wetenschappelijk onderzoeker | Persoonlijke titel | Lid |
| Mw. H. Rippen | Directeur | Stichting Kind & Ziekenhuis | Lid |
| Mw. M. van Stiphout, MSc, MA | Beleidsadviseur | Kenniscentrum Kinderpalliatieve Zorg | Lid |
| Mw. M. Kerkhof | Hoofddocent Kicozo | V&VN Complementaire zorg | Lid |
| Mw. W. Bijl | Wijkverpleegkundige | V&VN Complementaire zorg | Lid |
| Dhr. drs. H.F. Kling | Geestelijk verzorger | VGVZ | Lid |
| Mw. A. Naaijkens -Doek | Muziektherapeut | Persoonlijke titel | Lid |
| Mw. C. Elzenaar | Kindermassage en welzijnscoach | Persoonlijke titel | Lid |
| Mw. T. Zanen - van den Adel | Kinderfysiotherapeut | KNGF i.s.m. NVFK | Lid |
| Mw. J. Groot | GZ-psycholoog | Ingeborg Douwes Centrum | Lid |
| Ondersteuning | |||
| Dhr. J. Hagoort | Tekstredacteur | Persoonlijke titel | |
| Mw. B.C.M. Borggreve | adviseur palliatieve zorg | IKNL | Procesbegeleider vanaf 1-5-2022 |
| Mw. M. Roelofsen (MSc) | adviseur palliatieve zorg | IKNL | Procesbegeleider |
| Mw. dr. C.A. van den Berg - Verberkt | adviseur palliatieve zorg | IKNL | Procesbegeleider tot 1-5-2022 |
| Mw. F.E.A. H. Essers | Secretaresse | IKNL | Secretaresse |
Klankbordleden
| Naam | Functie | Namens |
| Mw. M. de Witte | Onderzoeker, kennisinnovator | Federatie voor Vaktherapeutische Beroepen (FVB) |
| Mw. M. Schilperoort | Verpleegkundige | V&VN |
| Mw. E. Miltenburg - van Leer | Verpleegkundige | V&VN |
| Mw. L. van der Linden | Wijkverpleegkundige | V&VN |
| Mw. R. van der Kooij | Verpleegkundige | V&VN |
| Mw. A. Sieljes-Vanmechelen | Verpleegkundige | V&VN |
| Mw. A. Nelis | Verpleegkundig Specialist AGZ | V&VN |
| Mw. R. Dusseljee | Verpleegkundige | V&VN |
| Mw. J. Breukers | Praktijkverpleegkundige | V&VN |
| Mw. A. Weenink | Medisch pedagogisch zorgverlene | BPSW |
| Mw. dr. I. Von Rosenstiel | Kinderarts | NVK |
| Mw. dr. A.M. Vlieger | Kinderarts | NVK |
In plaats van een richtlijn is gekozen voor een handreiking omdat er voor complementaire zorg behoefte blijkt aan een praktische aanpak. Naast het wetenschappelijk onderzoek (evidence) is ook de ervaring van de professional en de unieke situatie van patiënt en naasten essentieel voor het werken volgens de principes van Evidence Based Practice (EBP). Het gaat dus expliciet om drie even belangrijke elementen; pas waar die samenkomen is sprake van de ware EBP. De evidence voor deze handreiking is niet systematisch gezocht en/of beoordeeld, maar gebaseerd op literatuuronderzoek door de werkgroepleden.
Deze handreiking gaat, net zoals een richtlijn, ook uit van kennis uit wetenschappelijk onderzoek (zie figuur 2), maar de nadruk ligt op de praktijkkennis en ervaring van de professionals en op de ervaringen, vragen en voorkeuren van patiënten en naasten. Tevens wordt aandacht besteed aan de veiligheid van de beschreven interventies.
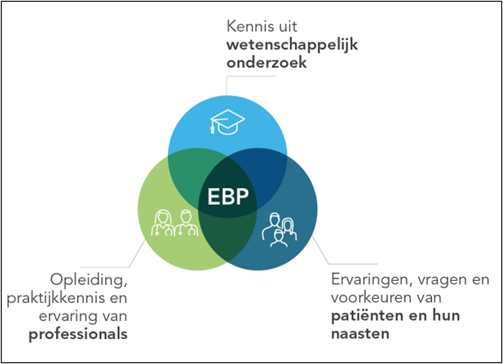
Figuur 2 Elementen Evidence Based Practice
Ter voorbereiding op deze handreiking is in 2021 onder zorgprofessionals geïnventariseerd welke interventies relevant zijn om in deze handreiking aan bod te laten komen. De werkgroep heeft op basis van een knelpunteninventarisatie en interviews onder patiënten en naasten gekozen voor de hieronder genoemde interventies voor kinderen in de palliatieve fase.
Vervolgens is er een selectie gemaakt gebaseerd op veiligheid, toepasbaarheid, uitvoerbaarheid door de doelgroep en de waarde voor de patiënten.
Onderscheid
Er is gekozen voor een aparte handreiking voor volwassenen en kinderen. Kinderen zijn geen kleine volwassenen. Kinderen reageren in lichamelijk en emotioneel opzicht anders op ziekte en letsel. Hierdoor is er specialistische kennis nodig die ook zijn eigen richtlijnen en standaarden kent.
Uiteraard dienen we ook een onderscheid te maken tussen zeer jonge kinderen, oudere kinderen en kinderen die zichzelf wel of niet verbaal kunnen uiten.
Door de werkgroep is een keuze gemaakt voor de volgende onderwerpen:
- Mind-Body interventies
- Luisteren naar muziek
- Mindfulness
- Ontspanningsoefeningen
- Lichaamsgerichte interventies
- Massage
- Biologische interventies
- Aromazorg
- Energetische interventies
- Therapeutic Touch en Healing Touch
De werkgroep heeft onder voorzitterschap van prof. dr. Monique van Dijk (V&VN) gewerkt aan de tekst van deze handreiking. De richtlijnwerkgroep is op 22 februari 2022 voor de eerste maal bijeengekomen. Voor iedere module is uit de werkgroep een subgroep geformeerd. Alle teksten zijn schriftelijk of tijdens plenaire bijeenkomsten besproken en door een redacteur bekeken en bewerkt en tot slot is door de werkgroep de concepthandreiking akkoord bevonden.
De concepthandreiking is op 12 april 2023 ter becommentariëring aangeboden aan alle betrokken wetenschappelijke, beroeps- en patiëntenverenigingen. Commentaar is geboden door:
- Stichting Kind en Ziekenhuis
- V&VN Complementaire zorg
- VGVZ
- KNGF i.s.m. NVFK
- Palliactief
- Kenniscentrum Kinderpalliatieve Zorg
- Kinderverpleegkunde.nl
- BINKz
- BPSW
- FVB (Federatie Vaktherapeutische Beroepen)
De commentaarfase geeft het veld de mogelijkheid om te reageren op de concepttekst en zodoende de kwaliteit en de toepasbaarheid van de handreiking te optimaliseren en landelijk draagvlak voor de handreiking te genereren. Alle commentaren werden vervolgens beoordeeld en verwerkt door de werkgroep. Aan de commentatoren is teruggekoppeld wat met de reacties is gedaan. In tegenstelling tot een richtlijn behoeft een handreiking geen autorisatie of instemming. De handreiking is door de werkgroep inhoudelijk vastgesteld, door de regiehouder V&VN geautoriseerd en gepubliceerd op 12-10-2023.
Om de beïnvloeding van de ontwikkeling of formulering van de aanbevelingen door conflicterende belangen te minimaliseren zijn de leden van de werkgroep gemandateerd door de wetenschappelijke en beroepsverenigingen. Alle leden van de werkgroep en klankbordgroep hebben verklaard onafhankelijk gehandeld te hebben bij het opstellen van de handreiking.
Een onafhankelijkheidsverklaring ‘Code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling' zoals vastgesteld door onder meer de KNAW, KNMG, Gezondheidsraad, CBO, NHG en Federatie Medisch Specialisten is door de werkgroepleden bij aanvang en bij afronding van het traject ingevuld. De bevindingen zijn schriftelijk vastgelegd in de belangenverklaring en opvraagbaar via richtlijnen@pznl.nl.
Het communicatie en implementatieplan van deze handreiking is op te vragen bij IKNL (richtlijnen@iknl.nl).
Individueel Zorgplan
Een individueel zorgplan (ook wel ondersteuningsplan genoemd) is een document waarin afspraken zijn vastgelegd over de ondersteuning die een cliënt ontvangt. Deze afspraken worden in gezamenlijk overleg tussen cliënt, naasten/(wettelijk) vertegenwoordiger en de zorgverleners gemaakt en worden door beide partijen voor akkoord ondertekend.
Kinder Comfort Team
Om een verbinding te maken tussen zorg in het ziekenhuis en zorg thuis zijn binnen de Academische Kinderziekenhuizen Kinder Comfort Teams (KCT’s) opgericht. Een KCT is een multidisciplinair team met medische, verpleegkundige, pedagogische, psychosociale en spirituele expertise. Deze teams begeleiden gezinnen en waar nodig organiseren en coördineren ze de zorg. De Kinder Comfort Teams zijn er voor hulp bij zorg in het ziekenhuis en voor de overgang van ziekenhuis naar huis. Zie voor meer informatie de website van het Kenniscentrum Kinderpalliatieve Zorg.
Bron: Kenniscentrum Kinderpalliatieve Zorg
Meetinstrument
Gestructureerd vormgegeven hulpmiddelen, gebaseerd op uitkomsten van wetenschappelijk onderzoek, die zowel de patiënt als zorgverlener helpen inzicht te vergroten in de problematiek van de patiënt en/of diens naasten, ter ondersteuning van de besluitvorming rond de inzet van interventies (dan wel het nalaten daarvan) en de monitoring van uitkomsten.
Een meetinstrument is een hulpmiddel om iets, bijvoorbeeld een verschijnsel, ervaring, oordeel, meetbaar te maken. Bron: Kwaliteitskader Palliatieve Zorg Nederland.
Naasten
Naasten worden gedefinieerd als diegenen die ten aanzien van zorg, emotionele betrokkenheid en kennis de patiënt het meest nabij zijn. Naasten kunnen bloedverwanten zijn of verwanten door huwelijk en partnerschap, maar ook vrienden. De patiënt bepaalt (mits daartoe in staat) wie als zijn naasten moeten worden beschouwd. Bron: Kwaliteitskader Palliatieve Zorg Nederland
Gelet op het medisch beroepsgeheim zal een zorgverlener wanneer met de naasten wordt gesproken, indien mogelijk, hierover afstemmen met de patiënt.
Netwerk Integrale Kindzorg (NIK)
Het NIK is een samenwerkingsverband van ervaren professionals binnen en buiten de zorg. Het begeleidt jou in het vinden van de juiste hulp en steun. De betrokken professionals werken in allerlei zorgdisciplines en organisaties. Denk bijvoorbeeld aan ziekenhuizen en kinderthuiszorg-organisaties, maar ook aan maatschappelijk werkers en rouw- en verliesbegeleiders.
Bron: Kenniscentrum Kinderpalliatieve Zorg.
Palliatieve fase
Kinderen zijn palliatief vanaf het moment van de diagnose van een levensbedreigende of levensduur verkortende diagnose, en de palliatieve fase kan vele jaren duren. Palliatieve zorg voor kinderen bevat lichamelijke, sociale, pedagogische en spirituele aspecten. Er wordt actief naar het totale kind gekeken, niet alleen naar de medische aspecten, waarbij ook het gezin wordt meegenomen. De zorg is gericht op een zo hoog mogelijke kwaliteit van leven, en wordt voornamelijk bepaald door de individuele behoeften en mogelijkheden van het kind en het gezin. Palliatieve zorg omvat meer dan alleen de zorg voor de fysieke aspecten van ziekte en behandeling. Uitgangspunt is de kwaliteit van leven en sterven. Ook de psychosociale, pedagogische en spirituele aspecten horen hier integraal bij. Bij kinderen met een levensbedreigende ziekte zijn deze aandachtsgebieden sterk met elkaar verweven. De pijn die het kind voelt, wordt ook ervaren door diens ouders of gezin. Angst om dood te gaan beïnvloedt veel beslissingen en maakt deze minder rationeel en beheersbaar. Daarom moet de zorgverlener, die vaak van oudsher meer gericht is op somatische aspecten van de ziekte, rekening houden met alle dimensies. Palliatieve zorg impliceert dan ook een holistische en daardoor ook multidisciplinaire benadering met aandacht voor kind, ouder, gezin en culturele achtergrond tegelijk. Zorgverleners beschikken daarbij over de benodigde kennis, vaardigheden en een passende attitude. Met ‘terminale zorg’ ofwel ‘einde-van-het-leven zorg’ wordt de zorg bedoeld die wordt geleverd als het sterven zeker en nabij is. Dit is dus een onderdeel van palliatieve zorg zoals hierboven beschreven. Bron: https://palliaweb.nl/richtlijnen-palliatieve-zorg/richtlijn/palliatieve-zorg-voor-kinderen/inleiding/definities
Palliatieve zorg
Palliatieve zorg is zorg die beoogt de kwaliteit van het leven te verbeteren van patiënten en hun naasten die te maken hebben met een levensbedreigende aandoening of kwetsbaarheid, door het voorkomen en verlichten van lijden, door middel van vroegtijdige signalering en zorgvuldige beoordeling en behandeling van problemen van fysieke, psychische, sociale, spirituele en pedagogische aard. Gedurende het beloop van de ziekte of kwetsbaarheid heeft palliatieve zorg oog voor het behoud van autonomie, toegang tot informatie en keuzemogelijkheden.
Bron: Kwaliteitskader Palliatieve Zorg Nederland
Regiebehandelaar
De aard en de complexiteit van palliatieve zorg maakt dat er binnen het multidisciplinaire team één zorgverlener aangewezen dient te worden die de regie voert. De regiebehandelaar is een BIG geregistreerde zorgverlener.
De zorgverlener die de regie voert ziet er in ieder geval op toe, dat:
- de continuïteit en de samenhang van de zorgverlening aan de patiënt wordt bewaakt en dat waar nodig een aanpassing van de behandeling in gang wordt gezet;
- er een adequate informatie-uitwisseling en voldoende overleg is tussen de bij de behandeling van de patiënt betrokken zorgverleners;
- er een aanspreekpunt voor de patiënt of diens vertegenwoordiger en/of naasten is voor het tijdig beantwoorden van vragen over de behandeling. De zorgverlener die de regie voert, hoeft niet zelf het aanspreekpunt te zijn en alle vragen te kunnen beantwoorden, maar moet wel de weg naar de antwoorden weten te vinden.
Uitgangspunt is dat elke zorgverlener die bij de behandeling is betrokken een eigen professionele verantwoordelijkheid heeft en houd jegens die patiënt.
Stervensfase
De stervensfase omvat de laatste dagen (tot zeven dagen) van het leven. Er is sprake van een onomkeerbaar fysiologisch proces dat in gang is gezet, waardoor het overlijden aanstaande is.
Bron: Kwaliteitskader Palliatieve Zorg Nederland
Terminale fase
Bij kinderen betreft de terminale fase het laatste levensjaar.
Bron: Kenniscentrum Kinderpalliatieve Zorg
Zorg in de stervensfase
Zorg in de stervensfase is zorg in de laatste dagen (tot zeven dagen) van het leven.
Bron: Kwaliteitskader Palliatieve Zorg Nederland.
