Van kramp naar ruimte in de indicatie van palliatief/terminale intensieve thuiszorg
Ben Berkvens, gespecialiseerd verpleegkundige oncologie bij Careyn, schreef een mooi artikel over het geven van ruimte en steun aan wijkverpleegkundigen bij het indiceren en inzetten van intensieve nacht- en blokzorg in de palliatieve terminale fase. Zijn verhaal onderstreept het belang van blijvende aandacht voor passende ondersteuning in de laatste levensfase.
8 februari 2026, bron: LinkedIn
Hulp en aanmoediging voor de wijkverpleegkundige
Eerder plaatste ik het Linkedin artikel “Het is een nacht die je alleen nog maar in films ziet”. Daarin lees je hoe het kwam dat intensieve thuiszorg in de laatste maanden, in nachten of dagdelen, amper of niet meer beschikbaar is en/of ingezet wordt: Enerzijds is de wijkverpleegkundige in charge om als inhoudsdeskundige de indicatie te stellen en dat wordt in de strenge regelgeving niet betwist. Maar anderzijds wordt zij door de opstelling van zorgverzekeraars en ook regels van de eigen organisatie afgeschrikt om dit vrijmoedig te doen. De lat wordt flink hoog gelegd qua zorgcomplexiteit (de term ‘geneeskundige zorg’ wordt gemunt; en voor elk zorgongemak moet de laagst/goedkoopst mogelijke passende menskracht ingezet worden (denk: eerst naasten, vrijwilligers); en als dan toch professionele blokzorg geïndiceerd wordt moet streng gemonitord worden op zo kort mogelijke duur. Het is effectief een ontmoedigingsbeleid.
In de reacties op het artikel werd mijn verontwaardiging over deze kaalslag in beschikbare professionele zorg voor doodzieke en stervende mensen breed gedeeld. En sprak verdriet uit en ook een kramp. Hoe moeten we dit in godsnaam nog voor elkaar krijgen? Op die vraag gaat dit artikel in. Niet als blauwdruk maar als een zoektocht naar ruimte. Vanuit de stukken die gepresenteerd worden, zoals van V&VN, Zorgverzekeraars Nederland, was ik uit op grip om nacht- en blokzorg opnieuw, vrijmoedig te gaan indiceren.
Parameters
Wat ik teruglees in de stukken zijn parameters, dwz bepalende factoren die benoemd worden om aan te geven wanneer juist wel en wanneer juist niet de indicatie in het voordeel van blokzorg professioneel zou mogen uitpakken. Ik heb deze samengevat en aangevuld tot de volgende 7:
- Wachten (aanzien, nabij zijn)
- Waken (alert in de gaten houden ivm een wens, vraag, zorgbehoefte, symptoom
- Monitoren/observeren (gericht op specifieke aanwezige of met waarschijnlijkheid tre verwachten symptomen die direct lijden kunnen veroorzaken)
- Managen door geneeskundige en verpleegkundig handelen 1: symptoomanalyse, keuze en prioriteit van ingrijpen uit de waaier van mogelijkheden, gericht betrekken van dienstdoende medici wanneer afgesproken beleid niet tot gewenst resultaat leidt
- Geneeskundig en verpleegkundig handelen 2: uitvoeren van symptoombeleid zowel medicinaal als niet-medicinaal
- Overgangsgebied van geneeskundig naar verpleegkundig en verzorgen. Slijmvliezen verzorgen, houding helpen veranderen en veel meer
- Er zijn namens uitgeputte naasten in wat ik noem niet geneeskundige zorg
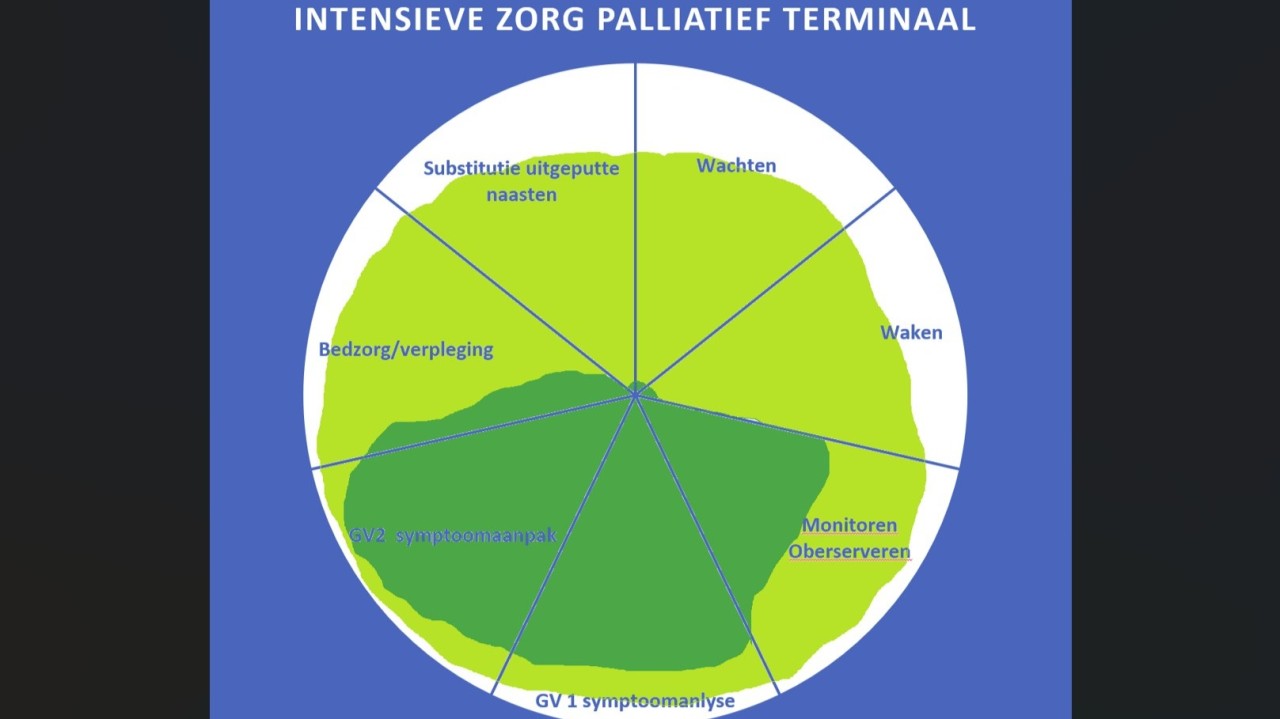
Je vindt de parameters terug in de afbeelding hierboven. Ik wilde een manier vinden om zo simpel mogelijk zicht te geven op ruimte en dat heb ik gedaan in een taartvorm. Alle parameters heb ik even groot gemaakt. Vervolgens in donkergroen gebied de ruimte die Zorgverzekeraars Nederland (in afstemming met zorgaanbieders) biedt om te indiceren bij een nieuwe aanvraag. En in lichtgroen de ruimte die ik zou willen bevechten bij het door-indiceren bij een eenmaal ingezette aanvraag. Ik leg het hieronder uit.
Donkergroen gebied: een nieuwe intensieve zorginzet indiceren
Laten we duidelijk zijn: wijkverpleegkundigen zetten deze zorg door de jaren heen al in als er heel wat op het spel stond. Er was dan sprake van instabiele situaties. Een hoge noodzaak om te zorgen dat acuut en heftig lijden zo goed mogelijk voorkomen werd en aangepakt werd; gekoppeld aan een gun-factor die lag bij de mate van belasting en belastbaarheid van de naasten.
De donkergroene vlek geeft aan: de nieuwe regels dwingen je tot scoren op monitoren/observeren maar nog meer op symptoomanalyse en symptoomaanpak; daarnaast mag bedzorg en verpleging een stukje meedoen in de cocktail.
Ik weet niet waarom maar hier wordt de term “geneeskundige zorg” genoemd: vroeg-signalering, preventie van erger, symptomen (onrust, wanen, hallucinaties, delirant gedrag, dyspnoe, veel pijn, gedraaid moeten worden). De inhoud van de zorg bepaalt de deskundigheid. In principe wordt alleen de directe contacttijd met de zorgverlener vergoed.
Bovenin de cirkel zitten de onderdelen die niet volwaardig toegestaan zijn om professionele blokzorg te indiceren: wachten, waken, substitutie voor uitgeputte naasten, bedzorg/-verpleging.
Ook in deze tijd van verschraling wordt gelukkig nog steeds gesproken over een toegestane periode van inzet: de laatste drie maanden van het leven. Maar het diagram maakt inzichtelijk dat deze intensieve zorg de meeste kans maakt in de laatste dagen tot weken voorafgaand aan het overlijden. In die periode zien we namelijk bij een deel van de cliënten een clustering van samenhangende symptomen toenemen.
Denk maar aan de cliënt met pijn en benauwdheid. Bij wie een inzet van een combi van medicatie waaronder opiaten, off license middelen; hierin wordt bijgesteld; de last van wazigheid, verwardheid, angst fluctueert; soms is er onbedoeld plukken of beweeglijkheid met valrisico; de zo nodig medicatie omvat keuzes zoals een middel tegen angst/delier; extra pijnstilling; er moet rekening gehouden worden met moeite met plassen en een afwisseling van obstipatie en diarree.
Laten we hier zonder voorbehoud direct professionele nachtzorg inzetten. Sta voor je deskundigheid als wijkverpleegkundige. Niemand ziet dit beter dan jij, de inhoudelijk deskundige. Hier moet zo snel en goed mogelijk balans en rust gebracht worden zowel voor de terminaal zieke als voor de naaste. Een of twee geplande zorgmomenten gedurende de nacht (kort interventiebezoek b.v. via ambulance-auto) zijn in zo’n situatie niet meer dan een lachertje. De zorgverzekeraars zelf zeggen: “Omzetplafonds en doelmatigheidsafspraken mogen nooit belemmerend zijn voor de palliatieve terminale zorg en ondersteuning.” Een belangrijke uitspraak. Ik bedacht daarbij hoe erg het zou zijn als onvoldoende aanwezigheid aan het bed in de hand zou werken dat symptomen refractair worden en de enige uitweg nog palliatieve sedatie is.
Lichtgroene gebied: de gestarte inzet voortzetten
Maar hoe lang zetten we de nacht- of blokzorg in dan? De handreikingen hebben het over zo kort mogelijk, soms enkele dagen, totdat het weer beter gaat. Ik zeg: beslis vanuit deskundigheid: net zolang totdat we zeker zijn van stabiliteit in een aanvaardbare mate van teruggevonden comfort. Stel dat je na 48 uur een rustiger situatie hebt bereikt: bedenk dan of die rustige situatie echt stabiel is. Het kan namelijk heel goed zijn dat deze juist bereikt is door de professionele handen en ogen van de nachtverpleegkundige. Is dat laatste het geval: voortzetten die nachtzorg totdat er geen twijfel meer is over de herwonnen stabiliteit. En is het grotendeels stabiel, met minder direct handelen ’s nachts? Dan mag zorg op safe spelen, lijkt me. In de praktijk staat de dood in veel gevallen al voor de deur. Ziet het multidisciplinaire team een levensverwachting van nog 2, 3 dagen tot een week? Kijk naar het brede plaatje en koester deze relatieve rust, met het oog op een vredig uiteinde.
In deze situaties mag je vanuit deskundigheid het indicatiegebied groter interpreteren, is mijn mening: nog steeds denkend vanuit de harde drie taartpunten is de nachtverpleegkundige of verzorgende er net zo goed voor de bedzorg en verpleging, het waken, het bemoedigen, het helpen wachten, de substitutie van de uitgeputte naasten. Het lichtgroene gebied komt er functioneel bij. Komen toch mooi alle vier dimensies tot hun recht. Daarbij wil ik nadrukkelijk nog eens de gun-factor noemen. Geen ondoelmatige zorg-cadeautjes geven maar overbelaste, vaak richting uitputting gaande naasten een schouder naast zich gunnen ter duiding, bemoediging of gewoon stille steun. Vitale hulp bij het schrap zetten richting het overlijden en wat dan allemaal moet gebeuren.
Wat vraagt dit praktisch:
- Een zakelijke blik zonder neiging tot kruidenieren
- Wijkverpleegkundigen met lef vanuit een ervaren ruimte in plaats van schroom vanuit kramp
- Zorgmanagers die hun wijkverpleegkundigen aanmoedigen in hun (indicatie)kracht
- In heel Nederland contracteren van zorgorganisaties die, alleen of in combinatie met de reguliere thuiszorgorganisaties, blokzorg leveren - een taak voor de verzekeraars!
- Zorgorganisaties die de samenwerking zoeken en zorginzet-procedures vastleggen met gespecialiseerde partijen om blokzorg functioneel vlot in te zetten.
Tenslotte:
Dit is een pleidooi met onderbouwing. Het is ook een aanzet en een uitnodiging. Beleidsmakers, managers, gezondheidswetenschappers: als je bij kan dragen aan verbetering van de kwaliteit van palliatief-terminale zorg, laat het weten, in je reactie of in een eigen artikel. Zie ik het verkeerd, niet scherp genoeg, zijn er betere visualisaties, indelingen te maken? Alle hulp is welkom.
Naschrift: naar aanleiding van beide artikelen ben ik benaderd door het Praktijkteam palliatieve zorg om mee te denken over een wegwijzer of instrument om de intensieve palliatieve zorg op goede gronden te kunnen indiceren. Met als doel om alle partijen overeenstemming te helpen vinden. Hopelijk komende maanden meer nieuws! Reacties blijven welkom.
Geef je reactie via LinkedIn
